Зонды для кормления новорожденных
Содержание статьи
кормление через зонд новорожденного — 25 рекомендаций на Babyblog.ru
О том, как трудно нам далась встреча с нашей малышкой я уже писала. Теперь, продолжение истории о первых 24 днях нашей доченьки.
Как я уже писала, мою малышку, через 2 часа после её рождения, увезли из роддома в реанимацию новорожденных. Я её так и не увидела в первые минуты, даже дни, жизни. Её видел мой муж. На мой вопрос: «Какая она?», он ответил: «Хорошая, но очень больная…» Мне стало страшно больно и досадно. Но как так?! Почему она больна? Что за инфекция?.. Этими вопросами я мучила себя все 4 дня, что лежала в роддоме. Однажды, дня через два после родов, ко мне в палату загляну главврач, помогавший нам обеим во время родов. Осмотрев мои швы он сказал, как бы между делом: «Знаете, в том, что случилось с Вашей малышкой есть наша вина… Но кто конкретно виноват — не известно. Помните, как у Жванецкого было: «Кто сшил костюм? — Мы! Я, например, пуговицы пришивал. К пуговицам претензии есть? — Нет.» Вот так и у нас вышло… моя вина в том, что я доверил вести Ваши роды молодому доктору… Но малышка Ваша поправится, верьте в это». Мне, конечно, легче от этого не стало, так как я поняла, что, если бы не молодой доктор, который «затупил», рождение дочурки было бы нормальным. Вместо этого — асфиксия, интубация, инфекция (как они написали «внутриутробная») и реанимация на 10 дней.
После моей выписки из роддома были ещё дней 5-6 дома, за которые я, лишь, один раз увидела дочь. На пару минут. Потом моя малышка пошла на поправку и её перевели из реанимации в патологию новорожденных. А там уже можно лежать вместе. И, конечно же, я легла в больницу к доче. Первые дня три «совместного» пребывания в больнице мы были в разных палатах. Я — в палате «совместного пребывания матери и ребёнка», а доченька — в палате интенсивной терапии (ПИТ). Кроха моя, кроме неизвестной инфекции, ещё «заработала» пневмонию (результат нераскрывшихся лёгких) и гепатит («желтушку»). Смотреть на кроху было больно. Не так я себе представляла долгожданную встречу. Девочка моя больше спала, была долгое время на капельницах, антибиотиках, кормили её через назальный зонд (тоненькая трубочка, вставленная через носик, гортань, пищевод к желудку) и шприц. Шприцем вливали смесь (!) напрямую в желудок. Молоко давать запрещали, мол, ребёнок слаб, молоко может навредить. Но как? Ведь материнское молоко — это самая лучшая и полезная еда. Чем она может быть хуже искусственной молочной смеси?!..
Пока я сцеживалась молокоотсосом, молока было грамм 30-40 с одной груди, чему я радовалась. Но сохранять молоко нельзя (холодильника нет, бутылочка не такая, а в больнице всё должно быть стерильно), так что приходилось выливать молоко… Сердце обливалось кровью. Когда же мне разрешили давать молоко дочери, то строго на строго, приказали: «Никаких молокоотсосов! Сцеживайтесь руками и в наши бутылочки!» Больничные бутылочки выглядели, примерно, так:
С мерными делениями была только одна бутылочка тм «Злагода» (кто-то, скорее всего из мамочек, принёс и оставил на молочной кухне больницы). Остальные были без мерок, но узкими горлышками. Не знаю как кто, а я не могла собрать всё своё молоко в такое горлышко. Много продукта капало на пол, стекало по рукам и животу… Мне удавалось сцедить грамм 10-15, а, иногда, и того меньше.
Летом жарко (дело было в июле), руки потели и вместе с молоком в бутылочку попадал и пот, и жир моего тела и, вероятно, скатавшаяся кожа… И это, пресловутая, стерильность?!
Однажды, во время ежедневного обхода, доктор заметила, что моя девочка всё время хочет, хотя она только что ела. Предложила дать грудь. Малютка сначала долго смотрела на сосок, н доктор решила взять дело в свои руки, крепко схватив дочуру за затылок она сильно прижала её к моей груди, заставив взять сосок. Доча присосалась. Ела ли она тогда, или просто сосала, но держалась крепко и долго. Спустя пол часа мед сестра пришла и оторвала малышку от меня со словами: «Она у тебя долго ест. Ребёнок должен есть 10 минут и всё. Сейчас ей пора снова под капельницу». Моя София раскричалась. Грудь она больше брать не хотела.
С каждым днём, что мы провели в больнице, молока у меня становилось всё меньше и меньше. Чай для улучшения лактации не помогал. Да и как он мог помочь, когда у меня не было времени, просто, поесть? Как только дочь начинала плакать, дежурная мед сестра находила меня и говорила: «Мамочка, там Ваш ребёнок плачет. Идите успокойте, про еду можете забыть». В палатах есть нельзя (но я умудрялась тайком слопать бутерброд с сыром и кипятильник заварить чай). Со сном тоже было туго. Кормления через каждые три часа. До кормления надо успеть сцедить, хоть и капли, но своего молока. Так что спала я не много. Труднее всего было ночью. Однажды, было около двух часов ночи, у дочуры поднялась температура, аж до 39. А дежурной мед сестры и след простыл. В больнице тихо, темно, слышны сверчки на улице, а меня одолевает страх, что с ребёнок что-то не так, ведь она уже идёт на поправку. Мысленно попросив прощения у мамочек, которые спали, я стала бежать по коридору и выкрикивать имя мед сестры. Она появилась из пустой палаты. Заспанная и недовольная. Сбила температуру свечкой и ушла. А я, после кормления,держала малышку на руках до 6 утра. Мне было страшно класть её назад в кроватку.
За пару дней до выписки одна из мед сестёр, в разговоре со мной, проговорилась о том, что никакой внутриутробной инфекции у моей девочки не было и нет. Была инфекция занесённая во время интубации, только об этом нигде не запишут и никто в этом, письменно, не признается.
В день выписки я, буквально, побросала все вещи в пакеты, запеленала Софийку в простую байковую пелёнку, завязала поясом от халата и мы ушли. Нас встречали наш счастливый Папа и, не менее, счастливая Бабушка (моя Мама)
Уже, почти, 9 месяцев, как нас выписали (день выписки — 4 августа 2015), а кошмары про перинатальный центр Кривого Рога, а точнее — отделения патологии новорожденных, меня мучают с завидной регулярностью…
Это пройдёт?
Источник
Кормление недоношенного ребенка через зонд: алгоритм, техника кормления новорожденного
09 мая 2016 г.
Когда малютка рождается раньше срока, все его органы и системы неразвиты, поэтому реабилитация занимает больше времени для адаптации к внеутробной жизни. Если питание малыша привычными способами невозможно из-за отсутствия или слабости сосательного либо глотательного рефлекса, ребенка кормят зондом. Разберем подробно, когда такой вид кормления показан, какова техника кормления и как перевести малыша на привычный вид питания.
Показания к кормлению недоношенных детей через зонд
Как правило, врачи принимают решение о способе кормления ребенка и необходимом ему объеме молока, исходя из срока рождения малыша, его массы тела и общего состояния. Кормление через зонд проводят у недоношенных детей, родившихся на сроке до 33-34 недели.
Такой вид кормления показан:
- при глубокой и экстремальной незрелости, когда сосательный или глотательный рефлекс отсутствует;
- при критических состояниях новорожденного после родов;
- при аномальных патологиях носоглотки у малыша (заячья губа, волчья пасть и т.д.);
- при низкой балльности по шкале Апгар.
Виды зондового кормления
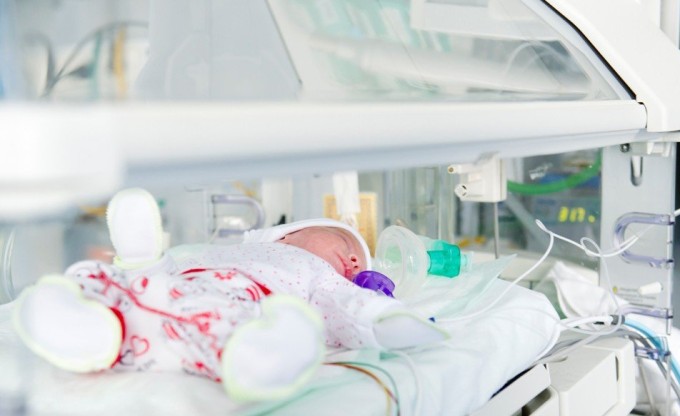
Если зонд устанавливают для разового введения питания, такой вид кормления называют прерывистым. Обычно он применяется в первые сутки после рождения.
В случае, когда степень незрелости малыша высокая, зонд вводят на длительное время, молоко при этом поступает в желудок медленно. Такой вид кормления называется постоянным. Такая мера вскармливания позволяет маленькому организму адаптироваться к внеутробной жизни, исключить развитие тяжелых осложнений и даже предотвратить гибель малыша.
Техника кормления недоношенного ребенка через зонд
Кормление недоношенных младенцев через зонд требует навыков и соблюдения определенных правил. В первую очередь необходимо помнить о правилах асептики и антисептики, проще говоря, стерильности. Саму манипуляцию выполняет квалифицированный персонал: медицинская сестра или врач. Как правило, стерильный зонд может быть оставлен на 3 дня, затем он требует замены по необходимости.
Алгоритм кормления новорожденного через зонд сводится к следующему:
- персонал моет руки, надевает перчатки;
- младенцу проводят туалет лица;
- высчитывают длину зонда от переносицы малыша до мечевидного отростка грудины;
- стерильный зонд вводят через рот или нос (назофагальный зонд).
Итак, зонд введен. К нему подключается шприц с подогретым молоком или смесью до температуры 40°C. Количество питания рассчитывается предварительно согласно возрасту и массе тела новорожденного. Во избежание развития осложнений молоко вводится медленно, капельно. Во время кормления через зонд необходимо следить за состоянием ребенка.
Расчет объема молока для новорожденного при кормлении через зонд
При зондовом питании изначально рассчитывается минимальное количество молока, которое постепенно увеличивается. Для расчета нужного малышу количества молока используется «калорийный метод». Принцип расчета заключается в постепенном увеличении калорийности рациона на 10 ккал. в сутки на килограмм веса. Так, малыш должен получать следующее количество калорий в первые дни жизни:
1 день – 30ккал/кг;
2 день – 40 ккал/кг;
3 день – 50 ккал/кг;
4 день – 60 ккал/кг;
5 день – 70 ккал/кг;
6 день – 80 ккал/кг;
7 день – 90 ккал/кг.
На 10-14 день жизни энергетическая потребность младенца составляет 120-130 ккал/кг. в сутки.
Таким образом, для расчета суточной энергетической потребности малыша необходимо соответствующую калорийность умножить на массу ребенка, а для определения нужного количества пищи получившийся результат разделить на калорийность молока (70 ккал./100 мл. или 0,7 ккал/мл) либо соответствующей смеси.
Исходя из этого, ребенок с массой тела 2 кг. на 4 день жизни должен получить 171 мл. молока (2*60= 120 ккал. в сутки; 120/0,7= 171 мл. молока в сутки).
Постепенно (со второго месяца жизни для детей, родившихся с массой более 1,5 кг. и с третьего месяца жизни и позже для детей, родившихся с массой менее 1,5 кг.) калорийность рациона крохи уменьшается каждый месяц на 5 ккал/кг. до тех пор, пока калорийность рациона не сравняется с нормами для доношенных детей, а именно 115 ккал/кг. Таким образом, уже через несколько месяцев калорийность рациона малыша, появившегося на свет раньше срока, не отличается от калорийности рациона доношенного ребенка. Узнайте подробнее о развитии недоношенных по месяцам.
Уход от зондового кормления: основные правила

Когда состояние малыша стабилизируется и он адаптируется к новой среде обитания, метод кормления меняется на привычный, однако осуществляется этот процесс строго под наблюдением врача.
При смене метода кормления учитываются следующие факторы:
- появление у ребенка сосательного и глотательного рефлекса;
- прибавка массы тела;
- стабилизация всех жизненных параметров малыша;
- отсутствие таких симптомов, как срыгивание, вздутие живота и т.д.
Для определения сосательного и глотательного рефлекса малышу предлагается бутылочка. Если кормление прошло удачно, естественное вскармливание не противопоказано, но помните, что грудное вскармливание недоношенных детей имеет свои особенности.
Мамочкам, у которых родился недоношенный малыш, в первые месяцы его жизни следует набраться терпения и оставаться спокойной, так как стресс может уменьшить лактацию, что крайне нежелательно для младенца. Грудное молоко является лучшим средством для быстрого восстановления ребенка и его адаптации.
Алла Пасенко, педиатр-неонатолог, специально для Mirmam.pro
Полезное видео о технике кормления через зонд

Введение прикорма недоношенному ребенку

Кормление новорожденного смесью

Недоношенный ребенок и искусственное вскармливание

Уход за недоношенным ребенком после выписки из роддома
Источник
кормление через зонд — 25 рекомендаций на Babyblog.ru
Завтра 10 апреля нашей маленькой принцессе исполняетя 5 месяцев! За это время столько всего произошло.
Была сложная беременность,ВПР плода,порок сердца,полная АВК .
Родились в 36 недель,дома воды отошли.Т.к.внтуртиутробно поставили диагноз,сразу же забрали в реанимацию,потвердить или опровергнуть диагноз.Но он полностью потвердился.К тому же обнаружили двустороннюю пневмонию.Меня выписали на 4 день и я так ревела,не передать,когда уходила оттуда,а моя крошка оставалась…В реанимации провели месяц и неделю,еще неделю в патологии новорожденных.И еще неделю со мной в патологии,когда мне сказали,что можно ложиться к ребенку,переведут в палату,это было счастье.Т.к. только в палате спустя 1.5 мес. я впервые взяла ребенка на руки.Мы с ней привыкали к друг другу
Я столько ревела,переживала в первые дни,а потом впала в какой то ступор…ездила каждый день в реанимацию,и как будто наблюдала за всем со стороны,всеми силами пыталась сохранить молоко,но через 1.5 мес. сцеживала с обеих грудей всего лишь 5 мл…
Посещение с 11 до 12ч,полчаса сцеживаешься и еще полчаса с ребенком,на руки брать нельзя.Пневмония прошла,упали тромбоциты,потом упал гемоглобин,потом начала срыгивать… поставили Синдром срыгивания… кормили через зонд все это время,врач говорила что даже сосательный и глотательный рефлексы очень слабые.Еще порок сердца все усугублял,ужасная отдышка
И вот я в палате с ребенком,убрали зонд,кормлю с с бутылочки,сначала свое молоко 5 мл…. потом смесь.Кормление через каждые 3 ч .Ребенок не может сосать,глотает еле еле,больше половины выплевывает.Я только докормлю и уже следующее кормление…В первую ночь я сдалась и на ночь кормили с зондом.На другой день снова такая канитель.Но от зонда я отказалась.Неделю в больнице я практически не спала,т.к. Вика сначала 100 мл.положенных сьедала за 2.5 ч,потом быстрее и быстрее,потом за 1ч.Для меня это было счастье.Вес не прибавляется толком,по 5-10 гр. в день.Врач грудь сказала не давать,говорит ребенок слабый,с бутылки ей лучше,но зонд еще лучше пока не окрепнет. Я грудь втихаря давала,но она не хотела…У меня депрессия,отчаяние!!! Но через 7 дней нас все таки выписали.Мы дома! Ура!
В первую ночь дома я не смогла проснутся и ребенок спал,следующую ночь тоже,сказались бессонные ночи в больнице,но там хотя бы соседки будили ( Я плохая мать,я в отчаянии снова,снова начались срыгивания,теряет вес по 5-10гр.думаю все снова в больницу! Отдышка из за сердца…
Так же давала грудь все это время.В итоге я решаю не давать смесь вообще и бутылочку тоже,говорю педиатру,она мне хорошо,но только один день!!! Но у меня ушло три дня. Ребенок убавил 250 гр. Давала только грудь,молоко начало приходить.Через неделю мы были полностью на ГВ ,молока стало завались) Пила лактогонный чай и смесь . Больше кормила по ночам.Вес пошел немного вверх,мало,но все таки.Подозреваю,что из за голода…ребенок начал брать грудь.Вначале поддерживала грудь рукой,сама сцеживала в ротик прям,делала вначале массаж губ,щек и языка,потом давала грудь
И еще я еще когда мне сказали что у ребенка слабо выражен сосательный и глотательный рефлекс,я нашла в интернете массаж губ и языка для стимулиции сосания.И каждый день приходя в реанимацию втихаря от врача делала.
Да у меня довольно жестокий метод наверное,кто то осудит.Но на груди срыгиваний не было вообще ни разу.Ребенок стал спокойнее,т.к. с бутылочки если не могла докормить,вливала со шприцом… Естественно все с контрольным взвешиванием!
Новый год мы встретили дома.После праздников начали готовится к операции.В 2.5 мес.по квоте нас прооперировали в Пензе.Операция радикальная,прошла успешно! Не могла никак отойти от наркоза,на четвертый день перевели ко мне в палату(когда ребенок был в реанимации я находилась в одноместной палате,относила каждые три часа сцеженное молоко) Все бесплатно,врачи хорошие,условия нахождения тоже! В реанимации кормили снова через зонд,в палату перевели с зондом и сказали если грудь возьмет,то зонд уберут.немного пососала…но была оооочень слаба,дренаж еще не убран был и кислород тоже подключен.Но зонд попросила убрать,врачи очень хорошие! ГВ нам конечно помогло быстрее востановится после операции.Через 10 дней нас выписали.Наблюдаемся у кардиолога,ездили в Пензу после операции спустя месяц,надо будет еще ехать
Сейчас мы дома,востанавливаемся,остался горбик на грудной клетке на месте рубца. Оформили недавно инвалидность,пока на год.
После операции сразу видно было,что ребенок стал активнее,дышит совсем по другому.Голову держит,но не так уверенно.Начала интересоватся игрушками,любит поболтать) Просыпается с утра и давай разговаривать на своем! Переворачивается на живот,обратно не может,на попе елозит,может с одного конца кроватки до другой доелозить) Старшие братья и пап ее обожают,носятся с ней. Она наша маленькая принцесса!!! Мы очень счастливы!
Источник
етодика установки назо- или орогастрального зонда у новорожденного
Методика установки назо- или орогастрального зонда у новорожденного
Оборудование для установки назо- или орогастрального зонда у новорожденного:
1. Оборудование для аспирации.
2. Монитор для слежения за сердечной деятельностью.
3. Зонды для новорожденных.
а. 3,5 или 5 Fr для новорожденных с массой тела менее 1000 г.
б. 5 или 8 Fr для новорожденных с массой тела более 1000 г.
4. Пластырь, защитная пленка для кожи на основе пектина.
5. Стерильная вода или физиологический раствор.
6. Шприцы по 5 и 20 мл.
7. Стетоскоп.
8. Перчатки.
9. Индикаторная бумага для определения рН.
Меры предосторожности:
1. Измеряют и определяют глубину введения.
2. Под рукой должен находиться отсос на случай аспирации.
3. Нельзя проталкивать зонд, если встречается сопротивление. Перфорация может произойти даже при незначительном усилии при ощущении сопротивления.
4. Не вводят никаких веществ, прежде чем не удостоверятся в положении зонда.
5. Проводят диагностические мероприятия в отношении возможной перфорации пищевода после введения, если имеется следующее.
а. Аспирируется кровь.
б. Увеличивается секреция слюны.
в. Возникает дыхательная недостаточность.
г. Наблюдается пневмоторакс.
6. Немедленно прекращают процедуру, если имеется ухудшение функции дыхания.
7. Следует убедиться, что отверстие зонда расположено ниже уровня желудка новорожденного.
Особые обстоятельства:
1. Питание при имеющемся катетере пупочной вены следует проводить осторожно, поскольку для рекомендаций имеется недостаточно данных.
2. Между кормлениями зонд должен быть открыт, если проводят ИВЛ с постоянным положительным давлением в дыхательных путях (ППДДП).
3. На рН желудка метод проведения питания не влияет (постоянное и периодическое). Назначение препаратов, снижающих кислотность желудка, например антагонистов Н2-рецепторов гистамина или ингибиторов протонного насоса, не увеличивает рН желудочного сока, но рН редко превышает 6.
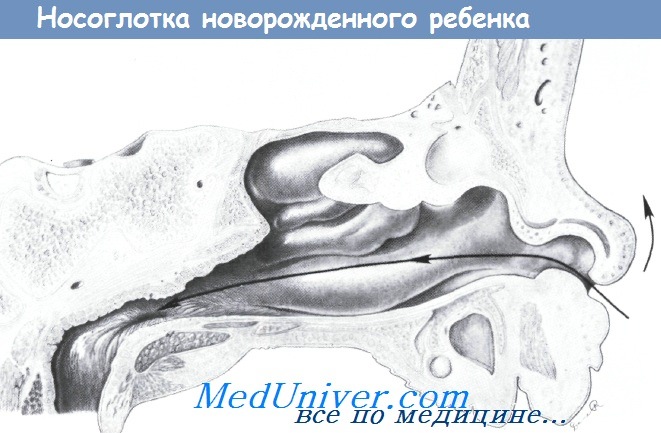
Анатомия носоглотки новорожденного.
Естественный ход при установке зонда по направлению к носовым раковинам, где они могут препятствовать прохождению зонда и создавать впечатление обструкции.
Приподняв ноздри, можно направить зонд по направлению к затылку, что обеспечит меньшую травматизацию носовых ходов.
Методика установки назо- или орогастрального зонда у новорожденного
1. Моют руки и надевают перчатки, соблюдая правила асептики.
2. Очищают носовые ходы или ротоглотку новорожденного путем осторожного отсасывания, если необходимо.
3. Мониторируют ЧСС новорожденного и следят за появлением аритмии или дыхательной недостаточности во время процедуры.
4. Кладут новорожденного на спину с приподнятым головным концом кровати.
5. Определяют глубину введения путем измерения расстояния от носа до уха и до середины расстояния между мечевидным отростком и пупком. Отмечают длину зонда с помощью пластыря.
6. Смачивают кончик зонда стерильной водой или физиологическим раствором.
7. Вводят зонд в рот.
а. Прижимают переднюю часть языка указательным пальцем и стабилизируют положение головы тремя пальцами.
б. Вводят зонд по пальцу до ротоглотки.
8. Введение через нос (избегают применять этот путь у новорожденных с очень низкой массой тела, у которых назогастральные зонды могут вызывать нарушение дыхания и центральное апноэ):
а. Стабилизируют положение головы. Поднимают кончик носа, чтобы расширить ноздри.
б. Вводят кончик зонда, направляя его к затылку, а не к верхней части головы.
в. Осторожно продвигают зонд в ротоглотку.
г. Наблюдают за появлением брадикардии.
9. Если возможно, используют соску-пустышку для стимуляции сосания и глотания.
10. Немного наклоняют голову вперед.
11. Продвигают зонд на заранее определенную глубину:
а. Нельзя прилагать усилия при возникающем сопротивлении.
б. Останавливают процедуру, если возникают дыхательная недостаточность, кашель, активное сопротивление введению зонда, апноэ, брадикардия или цианоз.
12. Определяют расположение кончика зонда. Введение воздуха для проверки положения не является надежным методом, поскольку звук прохождения воздуха в дыхательные пути может передаваться в желудочно-кишечный тракт:
а. Аспирируют имеющееся содержимое; описывают и измеряют количество; определяют кислотность с помощью индикаторной бумаги для определения рН.
(1) Желудочное содержимое может быть чистым, желтовато-коричневым, бледно-зеленым, содержать молоко или быть окрашенным кровью.
(2) Величина рН жидкости из желудка должна быть меньше 6.
(3) Если рН аспирата из желудка больше 6 или аспират не получен, то положение зонда следует проверить с помощью рентгенографического исследования.
б. Подозревают перфорацию или неправильное положение, если при аспирации не получают воздуха или жидкости или если возникает дыхательная недостаточность, по зонду поступает кровь или зонд сложно установить.
13. Фиксируют установленный зонд к лицу с помощью пластыря. У недоношенных новорожденных пластырь накладывают поверх защитной пленки на основе пектина для предотвращения повреждения кожи.
а. Для кормления присоединяют шприц.
б. Для гравитационного дренирования присоединяют уловитель для образцов и располагают его ниже уровня желудка.
в. Для декомпрессии предпочтительно соединить трубку «Replogle» с постоянным отсосом с малым потоком воздуха.
14. Зажимают или закрывают зонд во время удаления для предотвращения попадания содержимого в глотку.
15. Фиксируют в истории болезни реакцию пациента, любые наблюдавшиеся изменения и результаты проверки положения зонда.
Видео промывания желудка через назогастральный зонд у взрослого
— Также рекомендуем «Осложнения установки назо- или орогастрального зонда у новорожденного»
Оглавление темы «Техника манипуляций у новорожденных детей»:
- Показания и противопоказания для назо- или орогастрального зонда у новорожденного
- Методика установки назо- или орогастрального зонда у новорожденного
- Осложнения установки назо- или орогастрального зонда у новорожденного
- Показания и противопоказания для транспилорического зонда у новорожденного
- Методика установки транспилорического зонда у новорожденного
- Осложнения установки транспилорического зонда у новорожденного
- Показания и противопоказания для гастростомии у новорожденного
- Методика гастростомии у новорожденного ребенка
- Методика фиксации гастростомической трубки
- Уход за гастростомой и гастростомической трубкой
Источник