Задержка дыхания новорожденных при кормлении
Содержание статьи
Ребенок задерживает дыхание: причины, симптомы, возможные проблемы и советы врачей
Управление дыханием осуществляет специальный нервный центр, расположенный в головном мозге. Когда уровень углекислого газа в крови превышает допустимую норму, мозг направляет команду к мышцам, грудная клетка сокращается, происходит вдох.
Опасность задержки дыхания (апноэ)
Почему ребенок задерживает дыхание? У младенца все функции организма развиты слабо. Его дыхание не имеет четкого ритма. Ребенок задерживает дыхание во сне и не может это контролировать.
Кратковременная остановка дыхания не опасна для здоровья ребенка, но если это длится дольше 15-20 секунд и повторяется несколько раз в течение часа, мозг перестает получать кислород, пульс и сердцебиение снижается, происходит потеря сознания. В медицинской практике встречались случаи смерти младенцев во сне, но точных данных о причинах нет. Если ребенок до года дышит, задерживая воздух на 10-12 секунд, нет причин для беспокойства и контроля.
Типы апноэ
Это не считается заболеванием. Это симптом различных патологий, болезней и состояний. Существует несколько типов задержки дыхания у ребенка:
- Центральный. Отсутствуют сокращения мышц груди и живота. Импульсы от головного мозга не поступают. Отделы, отвечающие за дыхание, работают нечетко.
- Обструктивный. Ребенок совершает попытки вдоха. Но воздух в легкие не проходит из-за проблем с дыхательными путями.
- Смешанный. Присутствует патология ЦНС и проблемы с поступлением воздуха в результате различных воспалительных процессов.
Симптомы апноэ в период сна
Во сне могут наблюдаться некоторые признаки проблем с дыханием:
- Апноэ часто сопровождается храпом, рот ребенка открыт.
- Неспокойный сон, частая смена поз.
- Подергивание конечностей.
- Неритмичные движения грудных мышц и живота. Ребенок задерживает дыхание на выдохе.
- Дыхание неравномерное, частое и прерывистое.
Детям необходим полноценный сон. Если они систематически недосыпают, это становится причиной раздражительности, сонливости в течение дня, частой смене настроения, агрессии, ухудшению аппетита (снижению массы тела), апатии.
В дальнейшем может возникнуть задержка психического и умственного развития, снижается внимание, память.

Неблагоприятные факторы
Существует множество неблагоприятных факторов, влияющих на состояние здоровья ребенка:
- У родителей недостаточно опыта для воспитания ребенка.
- Неблагоприятные бытовые условия жизни семьи (холодное помещение, плесень, сырость, пыль, домашние животные).
- Тяжелая беременность, наличие хронических заболеваний у матери.
- Сложные роды (кесарево, стимуляция схваток).
- Недоношенность ребенка, недостаток веса, гипоксия, задержка внутриутробного развития.
- Крупный плод.
- Курение, употребление спиртных напитков и наркотических веществ.
- Многоплодная беременность.
- Постоянный перегрев младенца после рождения.
- Использования мягких матрасов, перин и подушек или наоборот тяжелого одеяла.
- У малыша должно быть спальное место, на котором он сможет удобно устроиться и полноценно выспаться.
- Курение в помещении.
- Недостаток витаминов и питательных веществ (рахит).
Советы родителям
Около 15-17 % детей страдают апноэ. Если не обращать внимание на симптомы, проблемы с дыханием могут оказать негативное влияние на физическое и психическое здоровье. Выявить проблему самостоятельно непросто.
Важно понаблюдать за малышом во время ночного или дневного сна. Часто ли ребенок дышит, задерживая дыхание (сколько раз в час), на какое время.
Все наблюдения можно зафиксировать в тетради, и предать их специалисту (педиатру). Только квалифицированный врач сможет помочь в решении проблемы.

Действия при остановке дыхания:
- Если малыш перестал дышать и начинает синеть, его берут на руки, слегка трясут, проводят по позвоночнику рукой снизу вверх.
- Затем трут уши, руки и ноги.
- Слегка массируют грудь и брызгают в лицо прохладной водой.
- После этих процедур ребенок должен начать дышать самостоятельно.
Важно засечь, на какое время произошла остановка дыхания. Если принятые меры не дали результатов, нужно начать процедуру искусственного дыхания и вызвать скорую. Тяжелые случаи встречаются нечасто.
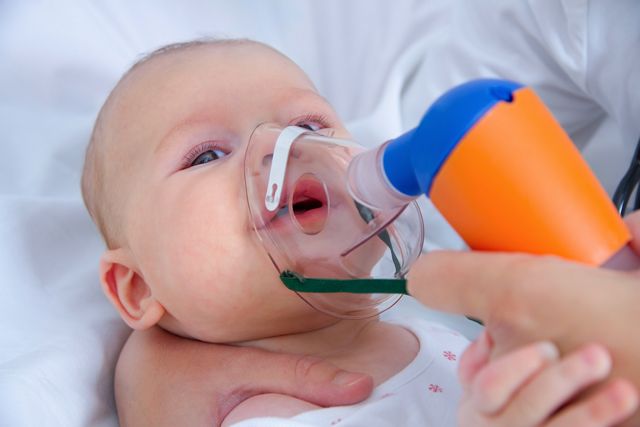
Заболевания, вызывающие проблемы с дыханием
Проблемы со здоровьем, вызывающие нарушение дыхания:
- Бактериальные и вирусные инфекции (грипп, ОРВИ).
- Анемия (недостаток красных кровяных телец).
- Заболевания сердца.
- Патологии ЦНС.
- Эпилептические припадки.
- Избыточная масса тела.
- Аллергия, вызывающая отеки.
- Заболевания дыхательных путей (астма, пневмония бронхит, плеврит).
- Лор-заболевания (аденоиды, гайморит).
- Искривления носовой перегородки.
Профилактические меры
Готовят удобное спальное место: упругий матрас средней жесткости, легкое одеяло. Вместо подушки (до года) кладут сложенную в несколько раз пеленку.
Малыша переодевают в легкую свободную одежду для сна. Она не должна сковывать движения и перегревать организм.
Комнату, в которой находится малыш, постоянно проветривают. Комфортная температура для сна 18-21 ºС. Чтобы избежать появления аллергических реакций, в обстановке помещения не используют ковры с длинным ворсом, мягкие игрушки, цветы, пушистые пледы, мягкую мебель. Все эти предметы накапливают пыль и бактерии. Уборку проводят регулярно (сухую и влажную).
Грудное вскармливание повышает иммунитет и учит ребенка задерживать дыхание, правильно дышать носом и тренировать дыхательные мышцы. Прогулки на свежем воздухе в любую погоду закаляют организм.
При совместном сне малыша и родителей риск задержки дыхания снижается. Организм младенца способен синхронизировать некоторые параметры с функциями материнского организма. Так при нахождении рядом с родителями во время сна у ребенка стабилизируются ритм сердца и дыхание.

Устранение проблемы
Проследить за состоянием ребенка во сне поможет специальный прибор, контролирующий частоту вдохов и длительность паузы, если норма остановки дыхания превышена, аппарат подаст сигнал.
Если состояние здоровье малыша вызывает опасения, обращаются к педиатру. Важно подробно описать ситуацию, чтобы выявить причину апноэ, и приступать к лечению заболеваний, вызывающих частые остановки дыхания. Если причину не устранить, состояние пациента останется без изменений. Возникнут тяжелые осложнения и патологии в развитии.
Если ребенок задерживает дыхание, Комаровский Е. О., доктор-педиатр, советует лечь в стационар для полного обследования. Причин, вызывающих временную остановку дыхания, множество.

В тяжелых случаях детям надевают специальные маски, облегчающие дыхание. Сложные случаи встречаются редко. Назначают лекарственные препараты. При наличии лор-заболеваний может потребоваться удаление аденоидов, промывка носа и др.
Если причиной является аллергия, назначают антигистаминные лекарства, уменьшающие отек дыхательных путей. Важно полностью долечивать простудные заболевания, чтобы не возникали осложнения (бронхит, отек легких, пневмония, плеврит). Для повышения иммунитета назначают витамины.

Медленное или слишком частое дыхание с паузами до 10 сек. считается физиологической нормой. Лечение заболеваний, вызывающих явления апноэ, считается важным условием для прекращения случаев остановки дыхания. Профилактические меры и соблюдение правил сна помогают устранить их основные причины. По мере роста организма, дыхательные функции нормализуются самостоятельно, если нет серьезных патологий.
Источник
Что такое апноэ у грудничка: причины задержки и остановки дыхания
Под апноэ понимают непроизвольную остановку дыхания, связанную с внутренними причинами организма. Синдром характеризуется опасными симптомами и требует неотложной помощи, поскольку недуг чаще всего случается во время сна, когда человек не может контролировать ни себя, ни процессы дыхательной системы. Апноэ у новорожденных может встречаться в младенческом возрасте, сразу после рождения, также в некоторых случаях развивается у ребенка спустя годы.

Недоношенные дети чаще подвержены синдрому апноэ
Что такое синдром апноэ
Что это такое апноэ у новорожденных – остановка дыхания более, чем на 20 секунд, или на 10 секунд с сопутствующей брадикардией. Данного промежутка времени достаточно, чтобы у малыша возникла гипоксия, которая вызывает повреждение головного мозга.
Апноэ у младенцев, рожденных раньше срока, – наиболее частый симптом, поскольку у них недоразвиты дыхательная система и центр регуляции дыхания. Проходить приступы начинают ближе к 40-45 неделям жизни грудничка, по мере взросления его нервной системы.
Важно! Если синдром случился, не стоит проводить диагностику и лечение в домашних условиях. Все необходимые манипуляции должен осуществлять специалист и назначать необходимые мероприятия для последующего улучшения состояния.
Дети, которые старше года, переживают остановку дыхания во сне по причине обструкции дыхательных путей: это либо патология, либо врожденное нарушение. Здесь необходимо делать мониторинг и устранять вероятные причины.
В зоне риска груднички с родовыми травмами, рожденные раньше срока и с нарушениями центральной нервной системы.
Виды
Прерывистое дыхание у новорожденного особенно пугает родителей, поскольку можно и не заметить, что у ребенка начался приступ. Несмотря на то, что за ночь в первое время мама просыпается на кормления крохи по несколько раз, она может не успеть оказать первую помощь при апноэ.
Выделяют следующие виды:
- Центральный. В данном случае нарушена деятельность основного дыхательного центра. В момент синдрома мышцы не получают импульс, который стимулирует их двигательную активность. Часто такой вид встречается у детей, переживших родовую травму.
Родовая травма младенца
- Обструктивный. Такой вид случается при обструкции путей дыхания, воздух поступает неравномерно, ввиду чего у малыша грудная клетка двигается характерным приступу образом. У детей с заячьей губой апноэ чаще всего такого вида.

Заячья губа у младенца
- Смешанный. Начинается с центрального, затем приступ переходит в обструктивный вид. Это одна из самых сложных для диагностики и лечения категория.
Обратите внимание! Обструктивные приступы больше всего распространены у детей в возрасте 2-8 лет.
Причины возникновения патологии
Остановка дыхания у новорожденных происходит при различных обстоятельствах.
Причины апноэ обструктивного вида у недоношенных новорожденных:
- Аномально увеличен язык, или макроглоссия.
- Мускул гортани непроизвольно сокращается – ларингоспазм.
- Рост хрящей и костей замедлен – ахондроплазия.
- Паралич или травмы задней мышцы гортани.
- Увеличены миндалины.
- Ожирение ребенка или взрослого.
- Врожденная недоразвитость языка.

Младенец с лишним весом
Если это центральный вид, то причины следующие:
- Роды раньше срока – недоношенность.
- Травмы головного и спинного мозга при родах.
- Низкий уровень глюкозы в крови.
- Нарушения обмена газов в альвеолах.
- Эпилепсия.
- Инфекции вирусного или бактериологического характера.
- Анемия.
- Аритмия.
- Сепсис.

Неонатальный сепсис
Дополнительная информация. Диагноз задержки дыхания у новорожденных идиопатического типа ставят очень редко, в том случае, если причину синдрома выявить невозможно.
Причины смешанного вида апноэ:
- Патологические заболевания сердца.
- Переохлаждение или перегрев организма.
- Недостаток кальция или глюкозы.
- Последствия употребления алкоголя или наркотиков во время беременности матерью.
Симптоматика
Что такое ночной приступ апноэ у грудничков – это реакция организма на фоне общего расслабления мышц. Обычно ребенок сразу просыпается, поскольку ощущает кратковременную гипоксию. Он сильно пугается, поэтому происходит выброс адреналина, это, в свою очередь, негативно сказывается на отдыхе и нервной системе.
Какие характерные симптомы:
- сильный храп;
- дыхание отсутствует 10 и более секунд;
- малыш дышит ртом;
- обильное потоотделение;

Потливость грудничка во время сна
- беспокойный сон;
- головная боль в течение дня;
- сниженная динамика развития.
Как итог, кроха постоянно недосыпает, развиваются капризность и раздражительность. В дальнейшем снижаются аппетит, вес и активность ребенка.
Обратите внимание! Приступы задержки дыхания часто проявляют себя в момент фазы быстрого сна, поэтому могут быть и незамеченными. В данном случае стоит отслеживать поведение ребенка днем и храп по ночам.
Осложнения апноэ:
- гиперактивность ребенка и дефицит внимания;
- гипертонические кризы;
- приступы аритмии;
- патологии сердца, особенно часто возникают ишемическая болезнь, сердечная недостаточность, на их фоне – инфаркт и инсульт.
Первая помощь при приступе апноэ
Если синдром продолжается в течение долгого времени, то это может привести к асфиксии ребенка, что угрожает его жизни. В этой ситуации родители должны действовать быстро и слаженно.
В срочном порядке вызывается скорая помощь, если:
- у ребенка посинели ноги и руки, нос и кайма губ (в медицине эта характеристика называется цианоз);
- пульс меньше 90 ударов в минуту;
- конечности свисают непроизвольно.
Цианоз – свидетельство того, что организму не хватает кислорода. Сначала следует попробовать прикоснуться к ребенку пальцем по спине, потрогать мочки ушей, помассировать руки, ноги, грудную клетку. Если все манипуляции не приносят благоприятных результатов, то начинают выполнять искусственное дыхание.
Пошаговая инструкция:
- Уложить ребенка на горизонтальную ровную поверхность.
- Проверяются дыхательные пути, если язык запал, то приподнять подбородок, а голову отвести назад.
- Губами обхватываются нос и рот.
- Делается вдох, и производятся 2 плавных вдувания, которые длятся не более 2 секунд.
- Если движений в грудной клетке не отмечается, то снова выполняются пункты 2-4, но стоит поменять положение головы.
- Если грудная клетка движется, прощупывается пульс, значит, все делается правильно.
- Если пульс есть, то манипуляция продолжается.
Если пульса нет, то начинают делать массаж сердца. Указательный и средний пальцы прикладываются на середину грудной клетки, чуть ниже линии сосков, делается резкое нажатие 5 раз в течение 3 секунд. Грудная клетка при этом должна прогибаться на 1,5-2 см. После чередуются 1 вдувание – 5 нажатий.

Массаж сердца новорожденного
Комплекс мероприятий проводится до момента прибытия скорой помощи, после чего ребенка нужно госпитализировать.
Профилактика нарушения дыхания у малыша
Прежде всего, будущая мама должна еще во время беременности исключить употребление наркотических средств, алкоголя и курение табачных изделий. Все лекарства применять только по назначению врача и в исключительных случаях. Также важно питание мамы: оно должно быть сбалансированным, с обилием витаминов и микроэлементов. Не стоит забывать об эмоциональном здоровье: избегать стрессов и нервных перегрузок.
Если у ребенка диагностирован синдром апноэ, следует:
- Контролировать его вес;
- Своевременно лечить органы дыхания, эндокринные и неврологические нарушения, аллергические проявления;
- За 3 часа до сна не употреблять тяжелой пищи;
- Подготовить оптимальное место для сна, матрас должен быть полужестким;
- Сон ребенка – на боку, стараться поддерживать голову и позвоночник максимально на одном уровне;
- Влажность воздуха в детской комнате – 50-60%;
- Создать оптимальные условия для занятий физической активностью с преобладанием аэробных нагрузок: велосипед, спортивные игры, плавания, много гулять на свежем воздухе.
Если апноэ развивается активно, и ребенку не проводят необходимого лечения, велики риски роста дополнительных симптомов, которые приводят к инвалидности во взрослом возрасте.
При правильном и своевременном лечении апноэ у грудничка начнет проходить достаточно быстро при условии соблюдения всех рекомендаций специалистов и оказания первой помощи. Последствия неверных действий могут привести к угрозе жизни малыша и летальному исходу.
Видео
Источник
Дышит? Не дышит? Внезапная остановка дыхания у детей. Причины апноэ у новорожденных
Молодые мамы часто и подолгу прислушиваются к дыханию младенца во сне, чтобы убедиться, что с ним все в порядке. К счастью, внезапная остановка дыхания у детей первых месяцев жизни встречается очень редко — в среднем у 1 ребенка из 1000. Попытаемся разобраться в особенностях дыхания грудничков.
Органы дыхания малыша
Дыхание любого человека управляется дыхательным центром — небольшим отделом головного мозга. Именно дыхательный центр при повышении концентрации углекислого газа в крови посылает команды к дыхательной мускулатуре, заставляя мышцы сокращаться, раздувая грудную клетку. Импульсы нервных клеток дыхательного центра задают глубину, ритм, минутный объем дыхания. Сам же центр находится под влиянием импульсов от специфических рецепторов, например, воспринимающих концентрацию кислорода и углекислого газа в крови. Кроме того, многие неспецифические стимулы способны активизировать головной мозг в целом и дыхательный центр — в частности (именно поэтому во время родов, если первый вдох малыша задерживается, его легонько шлепают по попе: этот неспецифический болевой раздражитель от кожных рецепторов вызывает процесс возбуждения в дыхательном центре, который дает сигнал к началу дыхания).
У новорожденного ребенка, который только-только появился на свет, практически все функции организма отличаются некоторой незрелостью, ему еще предстоит развивать и совершенствовать их. Это в полной мере можно отнести и к дыханию. Известно, что дыхание ребенка первых месяцев жизни довольно неритмично, иногда даже у здорового малыша отмечаются задержки дыхания, или апноэ, продолжительностью до 15-20 секунд. Как правило, такие паузы в дыхании не сопровождаются ни урежением сердечного ритма, ни цианозом (синюшностью) и не влекут за собой вреда для здоровья крохи. Однако если во время апноэ развивается цианоз (посинение) носогубного треугольника, а сами задержки превышают 20 секунд или происходят слишком часто, лучше проконсультироваться со специалистом-неонатологом.
Экстренные ситуации
Настороженность родителей всего мира вызывает синдром внезапной смерти младенцев (СВСМ). Другими названиями этого состояния являются «внезапная детская смерть», «смерть в колыбели». Синдромом внезапной смерти младенцев называют смерть детей грудного возраста, наступившую без каких-либо видимых причин, чаще всего ночью или в ранние утренние часы. Никаких отклонений, способных объяснить эту смерть, не обнаруживают. Частота СВСМ колеблется в разных странах от 0,5 до 2,3-3 случаев на 1000 детей, родившихся живыми.
Несмотря на множество проведенных по всему миру исследований, установить достоверные причины СВСМ до настоящего времени не удалось. Зато ученые значительно продвинулись в определении факторов риска этого состояния. К ним относятся:
- недостаточное образование отца и матери;
- плохие социально-бытовые условия семьи;
- неблагоприятный акушерско-гинекологический анамнез матери (хронические гинекологические заболевания, предшествующие аборты, мертворождения, интервал между родами менее 14 месяцев, юный возраст (менее 17 лет) матери, случаи СВСМ в семье);
- осложнения беременности (гестозы, анемия, внутриутробная гипоксия плода, задержка внутриутробного развития);
- курение, употребление алкоголя или наркотиков матерью во время беременности;
- многоплодная беременность;
- осложнения родов (стремительные роды, роды путем кесарева сечения, стимуляция родов окситоцином, недоношенность, переношенность, малый (менее 2,5 кг и особенно менее 2 кг) вес при рождении, крупный плод).
К неблагоприятным факторам, отмечаемым после рождения, относятся признаки морфофункциональной незрелости новорожденного, низкая оценка по шкале Апгар; систематическое перегревание младенца; использование в детской кроватке мягких матрасов, пуховых перинок, подушек, тяжелых одеял, плюшевых игрушек; курение кормящей матери и вообще курение в квартире, где находится малыш; искусственное вскармливание; рахит. Сюда же можно отнести совместный сон в родительской постели в случаях употребления матерью алкоголя, наркотических веществ или снотворных препаратов. Разумеется, особо тщательному наблюдению должны подлежать малыши, у которых отмечаются частые и длительные периоды апноэ или приступы цианоза.
Анализ факторов риска СВСМ позволяет сделать следующее обобщение: опасно все то, что нарушает развитие, ослабляет младенческий организм, повышает восприимчивость его к различным неблагоприятным воздействиям — будь то внутри- или внеутробный период жизни крохи.
Выдвигаются различные гипотезы для описания механизма развития СВСМ, Предполагают, что одной из основных причин может быть отказ дыхательного центра в результате гипоксии. С одной стороны, в ответ на снижение концентрации кислорода и повышение концентрации СO2 в крови дыхательный центр должен активизировать движения дыхательной мускулатуры. С другой, он сам по себе является отделом головного мозга, потребность которого у грудничков в кислороде гораздо больше в сравнении с головным мозгом взрослого. Даже минимальные изменения характера дыхания, химического состава крови и кровоснабжения способны повлиять на функции головного мозга. У здорового ребенка защитная реакция на задержку дыхания — пробуждение и одышка (учащение дыхания) с последующим восстановлением. У некоторых детей защитные реакции не срабатывают, и задержка дыхания может трансформироваться в его остановку.
Но было бы ошибочным полагать, что в синдроме внезапной смерти повинно лишь нарушение дыхания. Многими исследованиями удалось установить, что у большинства детей, которых постиг СВСМ, отмечались нарушения со стороны сердечно-сосудистой системы — сердечные аритмии, отклонения на ЭКГ. Кроме того, известно, что у детей, входящих в группу риска по СВСМ, имеется определенная патология сна: у них отсутствует периодическое чередование периодов глубокого и быстрого сна, а структура сна весьма хаотична. Это может нарушать способность к адаптации к различным раздражителям. Некоторые ученые полагают, что причиной внезапной смерти может стать даже психоэмоциональный стресс малютки, который он переживает, если не чувствует достаточной любви окружающих.
Нахождение рядом с мамой приводит к установлению более ритмичного дыхания и сердцебиения у крохи.
Профилактические меры
В некоторых исследованиях было высказано предположение о том, что положение на животе во время сна повышает риск развития СВСМ. Однако в настоящее время большинство неонатологов сходятся на том, что определяющим является не поза во время сна, а правильная организация места для сна малютки: матрас должен быть обязательно ортопедическим, жестким или полужестким, недопустимы какие бы то ни было подушки, пуховые перинки, тяжелые и объемные одеяла, а также крупные плюшевые игрушки — то есть все то, что может вызвать удушение. Накрывать кроху лучше легким пледом — шерстяным или синтетическим, его верхний край не должен заходить выше уровня плеч. Температура в комнате, где спит малыш, не должна подниматься выше 24ºС; лучше, если она будет в диапазоне 18-21ºС. Дело в том, что повышение температуры резко увеличивает потребность мозга в кислороде и восприимчивость его к гипоксии, Ни в коем случае нельзя курить в комнате, где спит ребенок.
Вопреки ожиданиям, совместный сон малыша с родителями не повышает риск СВСМ (если, конечно, исключены алкогольные возлияния и прием сильнодействующих препаратов), а даже понижает его. Дело в том, что младенческий организм обладает способностью синхронизировать некоторые параметры с внешними подобными показателями. Так, нахождение рядом с мамой приводит к установлению более ритмичного дыхания и сердцебиения у крохи. По-видимому, эволюционно заложенные особенности не предполагают существования младенца отдельно от матери. Грудное вскармливание без ночного промежутка (что обычно и случается при организации кормления по требованию) также является важным фактором профилактики СВСМ.
Помимо мер профилактики этого грозного состояния, предполагающимися самой природой, с помощью достижений науки и техники были разработаны специальные приспособления, помогающие отслеживать дыхание и сердечный ритм малютки и предупреждающие родителей в случае опасности. К таковым относятся домашние мониторы — монитор дыхания (его датчик располагается под матрасом кроватки и фиксирует движения дыхательной мускулатуры малыша) и кардиореспираторный монитор. Последний прибор способен одновременно фиксировать не только дыхание, но сердечный ритм малютки. Оба устройства снабжены системой оповещения, которая срабатывает в случаях длительных апноэ, а кардиореспираторный монитор — также при выраженной брадикардии (урежении сердечного ритма) и аритмии (неритмичных сердечных сокращениях). В этих случаях, как правило, бывает достаточно разбудить малыша, взять его на руки, сделать легкий массаж пяточек — то есть применить неспецифическую стимуляцию. Рекомендовать применение этих устройств можно у детей, относящихся к группе высокого риска по развитию СВСМ.
Дорофея Апаева,
врач-педиатр, г. Москва
У нас умерла малышка в 1.5 месяца от остановки дыхания. Я с женой утром проснулись и обнаружили ее мертвой. Она спала прямо между нами… Она ничем не болела и врачи наоборот по шкале Апгара ставили ей высокую оценку. К большому нашему сожалению я ничего не знал ни про такую вещь как апное ни про СВСМ, а иначе бы отдал любые деньги за подобный монитор, который бы предупредил меня об остановке дыхания моей малышки. Мы оба безмятежно спали в тот момент, когда наша малышка умирала… В тот момент можно было спасти ей жизнь…Мамы, не думайте, что вероятность 1 к 1000 — это слишком мало и вас это не коснется. В таких вещах на авось нельзя полагаться. Наша дочка была абсолютно здоровой, но теперь ее нет…
2015-11-22, Arkadius
А мне подматрасный монитор не понравился( Сынуля спит со мной, и на чье дыхание реагирует подматрасник? Ерунда! А педиатр посоветовала монитор Snuza, и я очень довольна! И гуляем с ним, и спит малыш с ним, и я хоть спокойно наконец сплю!!! Потому что утешать себя тем, что АПНОЭ бывает в 1 случае из 1000 — это, конечно, хорошо… но оказаться этим самым единственным случаем не хотелось бы категорически!
2011-05-18, Маняша(с)
🙂 Это точно!
Моя мама рассказывала, что после моего старшего брат, который орал просто таки круглые сутки, ко мне она ночью вскакивала как полоумная и бежала смотреть жива ли я вообще:)
Моя доча явно не в меня этим:)
2009-06-29, Кнутик
Да иногда бывает и такая боязни, слышишь спит и тишина. так быстрей к нему слушать, дышит-недышит!!!Параноя!!!
2009-06-29, затейник
Особенно меня прикольнуло в факторах риска малообразованность родителей…
2009-06-29, Mary-Lea
Монитор дыхания все же очень часто выручает…
2015-11-26, Анджела
Всего 6 отзывов Прочитать все отзывы.
Источник