Ребенок 2 месяца болят уши
Содержание статьи
Отит у грудничка: признаки воспаления среднего уха
Первый год жизни ребенка — время множества тревог. Малыши не могут объяснить или хотя бы показать, где болит, и родителям приходится внимательно следить за различными признаками недомоганий. Из-за частых встреч с вирусами-возбудителями острых респираторных заболеваний, ринитом и особенностей строения организма детей отит у грудничка — частое осложнение. Как понять, что у ребенка болит ушко, и что делать?
Причины отита у грудничков
Повышенный риск отита в детском возрасте — до года эта болезнь бывает у каждого второго ребенка — связана со строением внутреннего уха.
У детей, в отличие от взрослых, евстахиевы трубы шире, короче и расположены почти горизонтально. Эти полости связывают уши и носоглотку, и любые воспалительные процессы и жидкости из носовых проходов и носоглотки быстрее проникают к среднему уху. Это и становится причиной отита у грудничка, особенно как осложнение на уши после ОРВИ, острых респираторно-вирусных инфекций. А по данным ученых, 95% детских «простуд» вызваны вирусами!
Кроме респираторных заболеваний повышать риск воспаления в ушке могут:
- длительный плач (так как в полости носа задерживается жидкость);
- частые срыгивания, при которых молоко может забрасываться в нос и оттуда — в евстахиевы трубы;
- аллергические реакции с насморком и т. д.
Повышают риск отита также искусственное вскармливание и особенно пассивное курение!
Симптомы отита у грудничка
Чаще всего отит развивается в среднем ухе — острый средний отит. Он может быть катаральным или гнойным, при этом катаральная форма без своевременного лечения может переходить в более опасную гнойную.
Как заподозрить отит у грудничка, который не может пожаловаться на боль в ушке? У детей болезнь может проявляться:
- капризностью, нарушениями аппетита, сна;
- тошнотой и рвотой, нарушениями равновесия — падениями при вставании, сидении и т. д.;
- повышением температуры;
- заложенностью носа, покраснением его крыльев;
- при гнойной форме из слухового прохода начинаются выделения.
При более легком течении ребенок беспокоен, часто плачет, начинает крутить головкой. Нередко при надавливании на козелок уха плач усиливается — хотя этот признак отита у грудничков присутствует не всегда.
Лечение отита
Самая большая ошибка, которую делают родители — это самостоятельное лечение болезни. Не надо ничего капать в ухо или, тем более, делать компрессы! Отит у грудничка опасен быстрым повреждением барабанной перепонки с серьезными последствиями.
Антибиотики тоже давать не надо: во-первых, отит может быть не бактериальным. А во-вторых, врачи уже знают, что даже бактериальные отиты у детей далеко не всегда требуют антибактериальной терапии, а вот выраженные побочные реакции на антибиотики у детей встречаются очень часто.
При первых же признаках надо вызвать врача. До его прихода можно дать обезболивающий и противовоспалительный препарат в возрастной дозировке — парацетамол, ибупрофен. Если ранее ребенку прописывали сосудосуживающие препараты для носа, можно однократно применить такое средство. Все остальное лечение отита у грудничка назначает только доктор!
Использованы фотоматериалы Shutterstock
Источник
Когда у малышей болят ушки
12 октября 2015

Сельская Юлия
Оториноларинголог, Врач высшей категории, к.м.н.
Рассказывает Юлия Сельская,
оториноларинголог, руководитель Клиники оториноларингологии, врач высшей категории, к.м.н.
Если у ребенка температура, он не спит, ворочается, плачет, а когда вы пытаетесь проверить ушки, плач усиливается, возможно, у малыша отит.
Особенности строения ушей у детей
По частоте заболеваний у малышей отит (воспаление уха) — на втором месте после простуды. В возрасте до года 62% детей переносят отит один раз, 17% — три и более. Наиболее часто дети подвержены этому заболеванию в период от трех месяцев до трех лет.
Почему же детки так часто болеют? Причин много. Именно в этот возрастной период у ребенка не полностью сформировавшаяся иммунная система, организму сложно сопротивляться инфекциям. Заболеванию способствуют анатомические особенности строения среднего уха. У новорожденных и маленьких детей слуховой проход короткий, чем ближе к барабанной перепонке, тем уже. Граница наружного и среднего уха — барабанная перепонка. Среднее ухо находится в височной части и состоит из нескольких элементов. Самый важный — слуховая трубка, которая соединяет носоглотку и внутреннее ухо. В отличие от взрослых у малышей она короткая, широкая и расположена более горизонтально. Такое строение способствует проникновению инфекции из носоглотки в среднее ухо, где вместо гладкой тонкой слизистой оболочки и воздуха — рыхлая студенистая соединительная ткань с малым количеством кровеносных сосудов. Идеальная среда для развития микроорганизмов. Острый отит развивается, когда воспаление переходит со слизистой оболочки полости носа и носоглотки на слуховую трубку. Вентиляционная и дренажная функции нарушаются, и в барабанной полости скапливается кровянистая жидкость.
 Причиной нарушения проходимости слуховой трубы могут быть аденоиды, которые закупоривают ее устье, врожденные аномалии, аллергические реакции.
Причиной нарушения проходимости слуховой трубы могут быть аденоиды, которые закупоривают ее устье, врожденные аномалии, аллергические реакции.
Пневмококки, стрептококки и острые пищевые расстройства также вызывают воспаление среднего уха. При неправильном кормлении грудничка попадание смеси или грудного молока из носоглотки может вызвать воспаление.
В зависимости от локализации поражения, отит может быть наружным, средним, и внутренним. Самый частый в этом возрасте — острый средний отит, который развивается на фоне ОРВИ, тонзиллита, скарлатины, кори. По статистике заболеваний, острый средний отит встречается в 70%случаев, наружный — около 20%, внутренний — до 10% от общего числа отитов. У детей раннего возраста острый средний отит встречается еще чаще, до 90%.
Дети, находящиеся на грудном вскармливании, подвержены острому среднему отиту в два раза реже детей-«искусственников». Причины нарушения проходимости слуховой трубы могут быть связаны и с механической закупоркой ее устья аденоидами, могут быть связаны с врожденными аномалиями, аллергическими реакциями.
Диагностика отита у ребенка
Заболевание начинается внезапно, температура поднимается до 39-40С. Малыш беспокоен, много плачет, плохо спит, вяло сосет грудь. Во время кормления с криком отрывается от груди и плачет. С четырехмесячного возраста ребенок закрывает ручкой больное ухо или трется им о подушку. Если воспалительный процесс затронул барабанную перепонку, из уха выделяются слизь, гной, сукровица. При тяжелой форме отита у грудничка возможны рвота и понос. Малыш запрокидывает голову, напрягает руки и ноги, у него не сгибается шея.
 Мамы спрашивают: как быстро обращаться к врачу при симптомах отита? Нужен специалист или лечение назначит педиатр? Обращаться к врачу нужно немедленно или в течение нескольких часов, после появления первых симптомов: экстренная помощь должна оказываться без предварительной записи. Диагностировать заболевание должен только лор-врач, он же назначит лечение.
Мамы спрашивают: как быстро обращаться к врачу при симптомах отита? Нужен специалист или лечение назначит педиатр? Обращаться к врачу нужно немедленно или в течение нескольких часов, после появления первых симптомов: экстренная помощь должна оказываться без предварительной записи. Диагностировать заболевание должен только лор-врач, он же назначит лечение.
Но есть ситуации, когда действовать надо безотлагательно. Припухлость за ухом, ребенок лежит с запрокинутой назад головой, согнутыми к животику ногами и судороги это может свидетельствовать об опасных осложнениях — менингите или менингоэнцефалите. «Скорая помощь» в таких случаях вызывается незамедлительно. Лечат осложнения в детском лор-стационаре, при необходимости делают разрез барабанной перепонки — миринготомию или тимпаностомию (одновременно с разрезом барабанной перепонки выполняется санация барабанной полости и устанавливаются вентиляционные трубочки-аэраторы). Хирург проводит операцию при помощи микроскопа под общим или местным обезболиванием. Цель процедуры — обеспечить свободный отток гноя из полости среднего уха. После операции состояние ребенка улучшается.
Под наблюдением у ЛОР-врача
Лор-врач назначает лечение — антибактериальную терапию, обезболивающие препараты, местные процедуры и физиотерапию. Выздоровление чаще всего наступает через 5-10 дней. После того как малыш поправился, проводится восстановительная терапия.
При лечении острого отита у малышей до двух лет врач обязательно назначит антибиотики. Это могут быть таблетки, сиропы, внутримышечные инъекции, в тяжелых случаях — внутривенное введение препаратов.
Малышам старше двух лет антибиотики прописывают при тяжелом состоянии, когда ухо сильно болит и температура выше 38С.
Многие родители с недоверием относятся к применению антибиотиков при отите, опасаясь, что наносится вред иммунной системе малыша. Для волнений нет причин: современные препараты хорошо выводятся из организма и негативные последствия их применения минимальны. Если отит не лечить или делать это без наблюдения врача, могут возникнуть рубцовые процессы в барабанной полости, тугоухость, хронические гнойные средние отиты, которые требуют сложного хирургического лечения. В крайне тяжелых случаях — мастоидит, менингит.
Первая помощь при отите
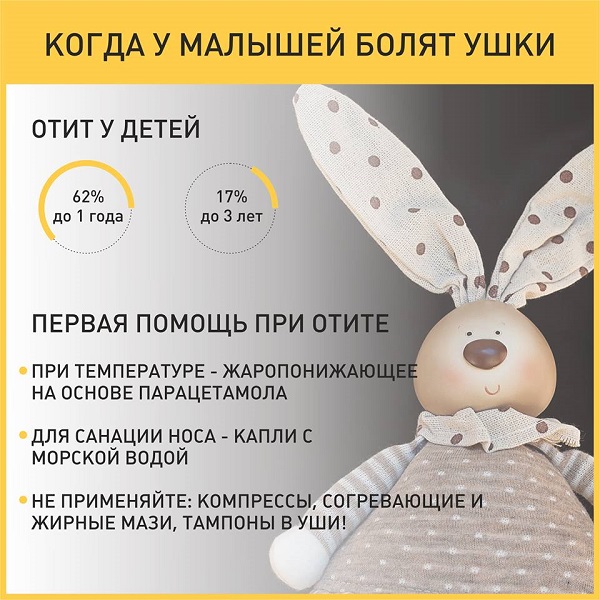
Мама может оказать первую помощь малышу. Если повышена температура, стоит дать ребенку жаропонижающие и болеутоляющие препараты на основе парацетамола. Анальгин и аспирин использовать нельзя! Для санации носа применяют спрей и капли с морской водой. Отит часто сопровождается ринитом. Можно аккуратно удалять слизь из передних отделов носа. Грудным детям сосудосуживающие капли не назначают.
Если малышу больше года, при сильно выраженном отеке слизистой носа назначают лекарственные средства от насморка.
Компрессы, согревающие и жирные мази при отите применять нельзя, иначе воспаление усилится. Детям, подверженным частому отиту, родители закладывают в ушки вату, стараясь уберечь от недуга. Делать этого нельзя — в наружном слуховом проходе создаются идеальные условия для размножения микроорганизмов, в том числе и грибов.
При купании ребенка ватку с вазелиновым маслом закладывают детям, у которых имеется перфорация барабанной перепонки, иначе вода, попавшая в барабанную полость, может вызвать воспаление. При целостной перепонке попадание воды в наружный слуховой проход ничем не грозит, после купания просто промокните уши полотенцем.
Автор: Юлия Сельская, оториноларинголог, руководитель Клиники оториноларингологии, врач высшей категории, к.м.н.
Оценить
Средняя: 5,00 (4 оценки)
Источник
У малыша болит ухо: как и чем лечить дома, первая помощь
Ушная боль беспокоит детей часто, особенно в возрасте от 1 до 5 лет. Дело в том, что уши ребенка, в частности евстахиевы трубы, еще несовершенны, поэтому всевозможные инфекции беспрепятственно попадают внутрь, провоцируют нарушение работы уха, что приводит к возникновению болевых ощущений. Они возникают неожиданно, нередко перед сном либо глубокой ночью, доставляют малышу муки и дискомфорт. Как же быть, если у ребенка внезапно заболело ухо? Можно ли помочь ему самостоятельно, если невозможно обратиться к специалисту? Постараемся дать на эти вопросы максимально подробные ответы.
Почему возникает ушная боль у детей?
Разобраться в том, почему у ребенка разболелось ухо, родители могут сами. Для начала необходимо вспомнить, что малыш делал в течение последних суток и чем болел на протяжении прошедшей недели. Ведь причиной ушной боли могут выступать как внешние факторы, так и перенесенные, невылеченные заболевания.
Внешние факторы появления болевых ощущений в ушах у детей:
- попадание в орган слуха инородного предмета;
- формирование серной пробки;
- травмы уха — нарушение целостности барабанной перепонки, укусы насекомых, ожоги и пр.;
- попадание внутрь холодной, грязной воды.
Эндогенные, внутренние факторы появления боли в ушах у малышей:
- отит, вызванный поражением слизистых оболочек носоглотки;
- грибок либо вирусная инфекция;
- развитие воспаления в евстахиевой трубе;
- начинающаяся или невылеченная простуда;
- наличие заболеваний, нередко сопровождающихся болевыми ощущениями в слуховых органах — свинки, ангины и пр.;
- заболевание слухового нерва;
- наличие опухоли;
- заболевания рядом расположенных органов — носовых ходов, зубов, полости рта, лимфоузлов, мозговых оболочек, шейного отдела и пр.;
- нарушение давления или же кровообращения в мозге.
Проявления заболеваний
Если дети жалуются на ушную боль, родителям следует понаблюдать за ними, чтобы выявить другие симптомы, и провести осмотр слуховой раковины. Как это сделать?
- Исследовать ушную раковину на наличие инородного предмета. Если он не глубоко — наклонить голову малыша больным ухом вниз, чтобы чужеродное тело выпало. Доставать его с помощью ушных палочек или пинцета нельзя.
- Аккуратно надавить пальцем на выступающий хрящ около слухового прохода. Если это не вызовет у ребенка дискомфорта и боли, значит, причина жалоб не в заболевании уха, а в патологии органа, расположенного рядом.
- Измерить температуру. Если она есть, значит, скорее всего, начался воспалительный процесс в среднем ухе или же в евстахиевой трубе. В данном случае следует дать малышу жаропонижающий препарат и вызвать врача. Если температура в норме, возможно, боль появилась в результате нарушения давления. Проверить это нужно с помощью тонометра.
- Проверить, имеется ли в ухе гной. Если он есть, значит, у ребенка развивается инфекция.
- Исследовать орган слуха на наличие припухлостей, посинений. Они могут говорить об ушибе уха или укусе какого-либо насекомого.
- Проследить, чешет ли малыш больное ухо. Зуд свидетельствует о развитии грибкового заболевания.
Как помочь малышу?
Конечно, для правильной диагностики проблемы и назначения лечения необходимо обратиться к врачу. Но как быть, если ушная боль застала врасплох, например, ночью, и приезда специалиста нужно дождаться? Необходимо вызвать скорую и принять соответствующие меры.
- Дать малышу препарат обезболивающего действия согласно его возрасту.
- Дать жаропонижающий препарат, если температура тела поднялась до 39˚.
- Обеспечить обильное питье.
- Если ушная боль для малыша не редкость — воспользоваться обезболивающими каплями, которые ранее назначались ЛОР-врачом.
Методы лечения ушной боли у детей
После приезда специалиста ребенку будет поставлен правильный диагноз, и назначено соответствующее лечение. При соблюдении всех рекомендаций специалиста ушная боль быстро пройдет, и заболевание не вызовет осложнений.
Медикаменты для устранения болевых ощущений в ушах у детей:
- Антибиотики, в частности уколы пенициллина при инфекциях и воспалениях.
- Ушные капли:
- «Отипакс» — для терапии среднего отита.
- «Ремо-Вакс» — для устранения серных пробок.
- «Отофа» — для терапии острого воспаления в среднем ухе.
- Пероксид водорода (разбавленный) либо вазелиновое масло, которые назначаются для размягчения серных пробок.
- Мазь Вишневского, масло из кедрового ореха или пероксид водорода, используемые для обеззараживания.
Народные составы для терапии ушной боли:
- теплая смесь из орехового и миндального масла;
- настой из ромашки;
- отвар из меда, разбавленного водой, и свеклы;
- настой мелиссы;
- смесь из меда и спиртового настоя прополиса.
Все вышеперечисленные средства, как медикаментозные, так и народные, следует применять только по назначению врача и строго по его предписанию.
Если педиатр порекомендует обратиться к отоларингологу, то откладывать визит к нему не стоит, инфекции такого рода требуют быстрого лечения и могут вызывать серьезные последствия без должного внимания.
Что делать запрещено?
Лечить ушную боль у детей нужно очень осторожно. Игнорирование проблемы или неправильное применение лечебных средств может спровоцировать ухудшение ситуации. Чего нельзя делать, пытаясь самостоятельно помочь ребенку:
- отказываться от визита к специалисту — ЛОР-врачу или педиатру;
- применять лекарства и народные средства по совету знакомых, родственников;
- применять любые капли при разрыве барабанной перепонки;
- греть ушную раковину, если есть гной;
- самостоятельно доставать инородные предметы, находящиеся глубоко;
- игнорировать прием антибиотиков, назначенных врачом.
Источник
Боль в ухе у ребенка: как распознать, вылечить, не допустить
Как понять, почему малыш трогает ушко? У него режутся зубы, он нашел новую интересную часть тела, хочет спать и так успокаивается, или у ребенка развивается ушная инфекция? MedMe рассказывает об отличительных симптомах воспалений в ушах, их методах лечения и профилактике.
Почему у малышей часто болят ушки?
По распространенности ушные инфекции находятся на втором месте после простудных заболеваний у маленьких детей. Почти 80% малышей переносят болезни с такой локализацией воспалительного процесса от рождения до 3-х лет, 4 из 5 в первые 3 года жизни хотя бы раз болеют отитом и его разновидностями. У 40% отит за этот период будет диагностирован 3 и более раз, и чаще всего болеют малыши от 6 месяцев до 2-х лет. Почему?
Ушные инфекции возникают, когда в среднее ухо, воздушную полость за барабанной перепонкой, попадает жидкость, и в ней развиваются бактерии или вирусы. Чаще всего проникновение жидкости происходит, когда евстахиева труба — узкий проход между средним ухом и носоглоткой — блокируется при отеке из-за инфекции, холода или аллергии.
Детские анатомические особенности «помогают» развитию ушных инфекций: у маленького ребенка евстахиевы трубы более короткие, уплощенные, менее извилистые. А значит, и жидкость, и патогенные агенты быстрее попадают в среднее ухо и остаются там дольше. Кроме того, иммунная система малышей все еще развивается, и противостоять атаке враждебных микроорганизмов детям тяжелее.
Как распознать болезни уха у ребенка?
Поскольку груднички и малыши до 1-2 лет не владеют речевыми навыками и возможностью сформулировать, что доставляет дискомфорт, они не в состоянии, как ребенок постарше, подойти и сообщить: «У меня болит ухо». Так что родителям приходится ориентироваться на распространенные симптомы ушных инфекций и поведение малыша.
Повышение температуры тела выше 38°С — один из частых симптомов ушной инфекции. Воспаление в среднем ухе вызывает болезненные ощущения, поэтому малыш может стать более капризным, раздражительным, слезливым. Болевые ощущения усиливаются в положении лежа, во время сна из-за давления на евстахиеву трубу, и это тоже признак ушного воспаления. Нажатие на козелок ушной раковины, уход за ушами тоже причиняют боль и вызывают реакцию у ребенка. Наконец, тошнота, рвота, диарея и явное ухудшение слуха из-за воспаления также относятся к симптомам ушных болезней.
Выраженный симптом, на который невозможно не обратить внимания, — появление жидкости или гноя из ушной раковины. Это в большинстве случаев признак перфорации барабанной перепонки: давление жидкости в среднем ухе оказывается чрезмерным и повреждает тонкую пленочку. Это может быть достаточно болезненно, но перфорация при своевременном лечении заживает довольно быстро, не влияя на слух.
Лечение и профилактика ушных инфекций у детей
Если малыш еще совсем маленький, до 2-х лет, или доктор точно диагностирует ушную инфекцию, то выбор терапии основан на этиологии воспалительного процесса. Чаще всего применяют анальгетики, противовоспалительные препараты, антибактериальные средства, местные антибиотики. Всегда ли уместны антибиотики при ушных инфекциях?
Антибактериальные препараты считаются средством первого выбора при ушных инфекциях, хотя исследования доказывают, что в 80% случаев улучшение наступает и без применения антибиотиков: около трети всех воспалительных процессов в среднем ухе начинается из-за вирусов, нечувствительных к антибактериальной терапии, и некоторые бактериальные инфекции проходят самостоятельно, без лечения. Частое применение антибиотиков может провоцировать размножение антибиотико-резистентных бактерий, что также опасно. Однако у невербальных детей до 2-х лет антибактериальные препараты рекомендуется использовать при наличии симптоматики и из-за невозможности полноценного контакта с ребенком, и из-за частых осложнений ушных инфекций в этом возрасте, что может привести к потере слуха и иным проблемам.
Если ребенок старше 2-х лет и у врача есть сомнения, то возможно использование выжидательной тактики при отсутствии иной симптоматики заболевания (высокой температуры, раздражительности, признаков инфекции в организме) в течение 48-72 часов под бдительным наблюдением родителей и контролем специалиста. Важно, чтобы ребенок уже мог сообщить, если дискомфорт в ухе становится сильнее. Если симптоматика слабеет, то можно обойтись без медикаментозного лечения.
Вне зависимости от наличия или отсутствия лечения после прекращения признаков заболевания необходим контрольный визит к врачу, чтобы убедиться, что инфекция отсутствует. Детям с частыми рецидивами ушных инфекций необходим контроль отоларинголога и профилактика обострений, отвод скапливающейся в среднем ухе жидкости.
Профилактика ушных инфекций не дает стопроцентной гарантии их отсутствия, однако есть некоторые меры, позволяющие снизить вероятность из развития. Меры по предотвращению болезней ушей:
- доказано, что исключительно грудное вскармливание в течение первого полугодия жизни помогает профилактике инфекций ушей;
- курение в присутствии ребенка повышает риск воспаления: табачный дым мешает волоскам, выстилающим евстахиеву трубу, удалять жидкость из среднего уха, снижая их двигательную активность;
- вакцинация детей от пневмококковой инфекции — также мера профилактики. Пневмококки вызывают не только простудные заболевания, но и менингит, а также некоторые формы ушных инфекций. От всех бактериальных и вирусных болезней уха это не защитит, но это предотвратит часть заболеваний, и довольно значительную;
- по возможности стоит избегать мест скопления инфекции в сезоны высокой вирусной нагрузки, а также больших детских коллективов;
- в процессе грудного, бутылочного кормления или прикорма голова малыша должна находиться строго выше живота. При питании в положении лежа жидкость может попадать в евстахиеву трубу и оттуда — в полость среднего уха;
- профилактика обострений аллергических реакций также помогает снижать количество рецидивов ушных инфекций у ребенка.
Источник