Ребенок 1 год и 2 месяца плохо кушает комаровский
Содержание статьи
Что делать, если грудничок стал мало есть
Ребенок не хочет есть, отказывается от грудного молока, смеси и не любит овощи. В моменты отсутствия аппетита у малышей многие родители совершенно отчаиваются, и порой не без оснований. Будет ли отказ от еды нормальным явлением для детей и что все же делать, если грудничок стал мало есть? Читайте мнение и рекомендации нутрициолога, члена РоСНДП Анастасии Ивановны Шалуновой.
— Анастасия Ивановна, как понять, что ребенок недоедает и ему не хватает грудного молока или смеси?
— Мама сразу все узнает — это будет крик, плач либо недобор веса (на первом году жизни каждый месяц малыша взвешивают и обмеряют). Как только мама увидит, что у грудного ребенка меняется поведение и не прибавляется вес, она может сделать вывод, что грудничок стал меньше есть, ему не хватает грудного молока или смеси.
— В каком возрасте чаще всего начинается отказ от пищи?
— Дети начинают мало есть и при этом много спать ближе к шести месяцам. 4—6 месяцев — основной период, потому что в это время у ребенка начинают прорезываться зубки, меняются режимы сна и бодрствования, появляется пищевой интерес и потребность в продукте другой консистенции. Ребенок видит взрослых за столом: как мама и папа едят, стучат по тарелкам, и, естественно, у него возникает такая же потребность, он может в этот момент отказываться от груди. Кроме того, на искусственном вскармливании вдобавок смесь может не подходить по возрасту.
Причины отказа грудничка от приема пищи
Физиологические причины
| Психологические причины
|
— Чем опасно недоедание у детей в раннем возрасте?
— Мама и врач сразу увидят, что ребенок недоедает, по недобору массы тела. При недоедании не хватает килокалорий, которые ребенок усваивает из пищи для получения энергии. Нехватка витаминов и минералов может вызывать сбой в работе всего организма: возникнут недоразвитие внутренних органов, нарушение питания и снабжения мозга (расстройства когнитивных функций).
— Действительно ли груднички чаще отказываются от грудного молока, чем от детской смеси?
— На отказ ребенка от груди влияет несколько факторов. Один из них — у кормящей мамы поменялось питание. Если состав пищи изменится по макронутриентам (белки, жиры, углеводы), возможно, грудное молоко станет более жирным, и ребенку будет достаточно небольшого количества пищи, чтобы насытиться. Поэтому мама обязательно должна отслеживать, что она съедает и в каком количестве. Оптимальный способ — вести пищевой дневник, по которому можно будет судить, почему ребенок начинает отказываться от приема пищи или съедать меньше по объему.
При искусственном вскармливании смесь из бутылочки ребенку сосать проще, он тратит меньше энергии на то, чтобы поесть, поэтому естественно, что ему нужен меньший объем пищи. Все взаимосвязано.
Если новорожденный или грудной ребенок отказывается от еды не по причине болезни (колики, стоматит, температура и др.), не стоит паниковать. Понаблюдайте, с чем связан отказ ребенка от грудного молока или смеси. Обязательная рекомендация — заполнять пищевой дневник, который понадобится при обращении к специалистам: педиатру, аллергологу, гастроэнтерологу, диетологу.
— Поможет ли маме использование специальных накладок на сосок?
— В каждом конкретном случае будут свои рекомендации. Накладки на сосок нужны очень маленькому проценту женщин, у которых грудь физиологически не приспособлена к сосанию. При грудном вскармливании важно правильно расцедиться и прикладывать ребенка к груди — и эта работа начинается в роддоме. Задача мамы — помочь ребенку правильно захватывать сосок, а остальное природа сделает сама.
— Еще один частый проблемный вопрос молодых родителей — почему грудничок стал меньше есть на прикорме. Какие здесь могут быть причины?
— При введении прикорма может оказаться не той кислотность продуктов. Помимо этого, в желудочно-кишечном тракте самого ребенка может быть понижена кислотность — тогда пища не переваривается. В такой ситуации нужно сдавать медицинские анализы. И лучше не заниматься самодиагностикой и самолечением, а целенаправленно вместе с врачом выяснять причины сбоя.
Но есть и другая крайность — переедание, связанное с лептинорезистентностью. Когда гормон лептин не срабатывает в организме, ребенок не получает информацию в мозг о том, что он насытился, и продолжает есть-есть-есть. Это очень редкое явление, но мама сразу поймет, что нужно к врачу.
— Анастасия Ивановна, что делать, если ребенок мало ест? Как вернуть аппетит ребенку?
— Самое простое — создать условия для того, чтобы малыш быстрее проголодался, а значит, больше потратил энергии, — играть в подвижные игры, больше и чаще гулять на свежем воздухе, по возможности ходить в бассейн. Все это очень влияет на пищеварение, и если ребенок тратит энергию, он будет ее восполнять, съедая больше грудного молока или смеси.
— Отсутствие интереса к еде может пройти естественным образом?
— Активная фаза пищевого интереса приходится на четыре — шесть месяцев (у всех по-разному). И в этот период лучше успеть дать первый прикорм, потому что позже пищевой интерес начинает снижаться. Если ребенок совсем отказывается от каких-либо продуктов, желательно не заставлять его есть, заталкивая ложку в ротик или уговаривая проглотить еще ложечку, потому что именно после таких уговоров чаще всего появляются малоежки. Ребенок без убеждений должен понимать, что он голоден и пора сесть и поесть, а не поиграть.
— Чем может обернуться насильное кормление и можно ли вернуть интерес ребенка к еде без психологического давления?
— Из практики могу сказать, что мама оказывает психологическое давление на ребенка, понимая, что он сейчас должен поесть, но ребенок вместо приема пищи привередничает, у него нет аппетита. У мамы начинается паника, что ребенок голоден. На самом деле голодный ребенок даст знать о себе всем окружающим и обязательно поест. При этом он съест порцию еды по своим потребностям, исходя из своих энергетических затрат. Маме надо просто успокоиться и вспомнить про так называемое интуитивное детское питание, когда ребенок ест так часто и в таком количестве, сколько ему нужно. Если он больше побегает и попрыгает, то съест больше, а если отсыпается после прививки, когда организм восстанавливается, то, возможно, не стоит нагружать его пищей.
— Если ребенок отказался от грудного молока, поможет ли введение смеси?
— Смесь — один из альтернативных вариантов кормления. Если ребенок от грудного молока отказывается, нужно подобрать что-то другое, учитывая детский возраст и ситуацию в семье. После 6—7 месяцев часто отказ от грудного молока идет с началом введения прикорма, который грудничку нравится больше. Бывают и случаи, когда мама носит вторую беременность: качество молока меняется — и малыш не хочет им питаться. Включение молочной смеси в рацион ребенка — всегда индивидуальное решение, которое нужно принимать вместе со своим врачом.
— Как выбрать детскую смесь, если ребенок отказывается от грудного молока?
— При выборе смеси необходимо понимать, чего мама хочет от смеси, — либо это основное питание, либо докорм. Важно для себя решить, какая смесь вам нужна, почитать составы разных видов питания у производителей. Рекомендаций может быть много — и по весу, и по возрасту ребенка, и по наполнению минералами. Задачи также могут быть разные. Если ребенок отказался от одной смеси, подбирается новая молочная или кисломолочная смесь. При аллергической реакции нужно искать лечебную смесь без компонентов, которые провоцируют аллергию. Бывают случаи, когда ребенку не нравятся вкус, цвет, запах или консистенция питания. И если на второе-третье кормление ребенок отвергает еду, то питание нужно пересмотреть и искать другие варианты, но после консультации с врачом.
— Смеси МАМАКО® Premium можно использовать для замены грудного молока? В чем особенность детского питания на козьем молоке?
— Белки козьего и коровьего молока немного отличаются. Принято считать, что белок коровьего молока грубее и крупнее, а козье молоко мягче и молекулы его белка меньше, следовательно, они легче перевариваются и усваиваются, поэтому пищеварение будет более комфортным. Но если у ребенка идет аллергическая реакция на коровий белок, то, скорее всего, она возникнет и на козье молоко. Поэтому важно отдавать себе отчет в том, что если ребенку не подходит какой-либо белок, нужно искать варианты лечебного питания.
Ребенок может отказываться от грудного молока или молочной смеси в силу физиологических процессов растущего организма. Ведите пищевой дневник, наблюдайте за поведением и развитием малыша. Отказ от еды, ее нехватка приводят к потере энергии, дефициту витаминов и минералов, ребенок станет вялым и будет больше спать. В первый год жизни ребенка, при вскармливании грудным молоком, молочной смесью и продуктами прикорма, изменения в его росте и весе нужно отслеживать вместе с врачом, который определит причины пищевого расстройства и при необходимости скорректирует ваше питание и питание вашего малыша.
Нутрициолог
Анастасия Ивановна Шалунова
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Источник
О чём говорит плохой аппетит? И что делать, если ребёнок отказывается есть
Часто на помощь приходят бабушки, соседки и даже интернет-форумы, а иногда молодой маме и вовсе приходится полагаться только на себя. Что, например, делать, если малыш отказывается есть или кушает очень неохотно? Ведь грудничку достаточно потерять всего 10% своего веса (а это 500-700 граммов), чтобы оказаться на грани гибели! Как разобраться с проблемой самостоятельно или понять, что малышу требуется помощь врача, рассказывает книга известного педиатра, врача 1-й категории Юрия Белопольского «Неотложная помощь дома. Мама ставит диагноз». Мы публикуем отрывок из этой книги.
Стоит ли беспокоиться?
Аппетит человека зависит от ряда факторов, в первую очередь его определяют индивидуальные особенности обмена веществ. Аппетит у ребенка контролируется потребностями организма. Процесс роста ребенка не равномерен: в первый год жизни, в подростковом возрасте гормон роста, гормоны щитовидной и паращитовидной желез, половые гормоны вырабатываются в большем количестве, ребенок активно растет, усиливается аппетит. Аппетит также зависит от уровня энергозатрат: чем больше ребенок тратит энергии, тем лучше аппетит. Изменения аппетита вполне естественны при условии, что ребенок активен и нормально растет. Однако отсутствие аппетита у ребенка, который выглядит нездоровым или растет медленнее, чем положено, должно послужить поводом для беспокойства и обращения к врачу.
Возможные причины плохого аппетита
► Отсутствие постоянного режима кормления. Если ребенок не привык есть в определенное время.
► Сладкие перекусы. Чем больше сладостей ваш малыш съест в перерывах между основными приемами пищи, тем труднее вам будет заставить его съесть тарелку супа или овощное блюдо.
► Болезни ребенка. При заболевании аппетит ребенка значительно снижается, так как все
силы организма уходят на борьбу с болезнью. В этом случае не стоит насильно пичкать малыша едой.
► Эмоциональные переживания. В эти периоды внимание родителей должно акцентироваться на состоянии ребенка, а не на количестве съеденного им супа.
Отказ от еды
Нередко ребенок отказывается от одного-двух продуктов или ест только определенным образом приготовленную пищу — следует относиться к этому как к его индивидуальной особенности и не заставлять его есть то, что он не любит. Уговоры и настояния родителей, как правило, приводят к обратному результату. Вкус человека со временем может изменяться, иногда дети могут внезапно отказываться от каких-либо видов продуктов, которые они раньше ели без возражений или даже с удовольствием.
Существует ли опасность недоедания?
Опасность, что ребенку, ограничивающему свой пищевой рацион, будет не хватать питательных веществ, невелика. Детский организм при наличии пищи не будет голодать. Потребность в определенном количестве пищи выражают в тепловых единицах — калориях (количество тепла, которое может повысить температуру 1 л воды на 1 °С). Институтом питания Академии медицинских наук России рекомендованы калорийные затраты детей разных возрастов:
► От 3 до 5 лет — 1500 ккал.
► От 5 до 8 лет — 1800 ккал.
► От 8 до 12 лет — 2000 ккал.
► От 12 до 16 — 2400 ккал.
Дети и вегетарианство
Большинство специалистов считают, что пища ребенка должна быть смешанной (мясо-молочно-растительной) с достаточных количеством витаминов и минералов, и не рекомендуют вегетарианство детям. Растительная пища обладает рядом преимуществ, однако не может заменить в рационе ребенка мясо, рыбу, молоко, яйца. В этих продуктах содержатся необходимые ребенку вещества, которых нет в растительной пище. Прежде всего, это полноценные животные белки, некоторые витамины и минералы: витамины группы В, витамин D, кальций, железо, цинк. Рыба является источником витаминов РР, группы В, а также фосфора. Нехватка данных веществ грозит ребенку анемией, снижением гемоглобина, что в свою очередь приводит к ухудшению снабжения тканей кислородом. Детям с пониженным уровнем гемоглобина вегетарианство противопоказано.
Сторонники вегетарианства считают, что растущий организм чувствует себя лучше при отсутствии мясной пищи. Доказано, что у людей, придерживающихся вегетарианства, реже возникают заболевания сердечно-сосудистой системы, отдельные виды онкологической патологии. Вегетарианцы практически не страдают от ожирения. В вегетарианской диете высокое содержание пищевых волокон, витамина С и бета-каротина. В таком питании отсутствует животный жир — источник холестерина и насыщенных жиров, из-за которых образуются специфические отложения на стенках кровеносных сосудов — атеросклеротические бляшки, из-за которых сужается просвет сосуда и нарушается кровообращение в тканях и органах.
Семьи, в которых принято вегетарианство, должны особо заботиться о получении детским организмом всех необходимых веществ.
Нехватка любых пищевых веществ может сказаться задержкой роста, физического и умственного развития, а также нарушением формирования костного скелета и зубов. В особенности это касается детей младшего школьного возраста.
Заставлять ли ребенка есть?
Никогда и ни под каким предлогом не заставляйте ребенка есть насильно. Если заставлять ребенка есть то, что ему не нравится, может произойти конфликт. Продолжайте предлагать ему разнообразную пищу, но не сердитесь и не расстраивайтесь, если он от нее отказывается.
Проконтролируйте, не ест ли ребенок в перерывах между приемами еды дополнительные сладости и т.п. Если только ребенок выглядит больным или растет медленнее, чем положено, обратитесь к врачу. Следует помнить о том, что гораздо опаснее для здоровья не временный отказ от еды, а избыточное или однообразное питание.
Как улучшить аппетит у ребенка?
► Активизировать затраты энергии ребенка: ему полезна физкультура, активные игры, прогулки на свежем воздухе, также необходимо исключить перегревание.
► Не перекармливайте. Не заставляйте его есть насильно, чтобы не вызвать чувство отвращения к еде. Заставлять ли ребенка есть
► Родительский пример — лучшее средство от плохого аппетита ребенка. По возможности, обедайте всей семьей. С аппетитом ешьте ту же еду, которую предлагаете ему.
► Сладкое и перекусы — враг хорошего питания. Предлагайте ребенку сладкое только после основного блюда, к чаю. Если ребенок проголодался между основными приёмами пищи, предложите ему фрукты, орехи или сухофрукты.
Задать вопрос автору книги, педиатру Юрию Белопольскому вы можете в разделе КОНФЕРЕНЦИИ >>>
Источник
Лечение тонзиллита
С болью в горле рано или поздно сталкивается каждый человек. Но этот, казалось бы, безобидный симптом может стать причиной серьёзных проблем.
Острый тонзиллит (ангина) — это инфекционное заболевание, вызывающее воспаление миндалин. Статистика показывает, что острой формой болезни страдают около 15% детей. У взрослого населения эта цифра ниже — 5-10%. А вот хроническим тонзиллитом в крупных мегаполисах болеет чуть ли не каждый первый. Почему? Давайте разбираться!
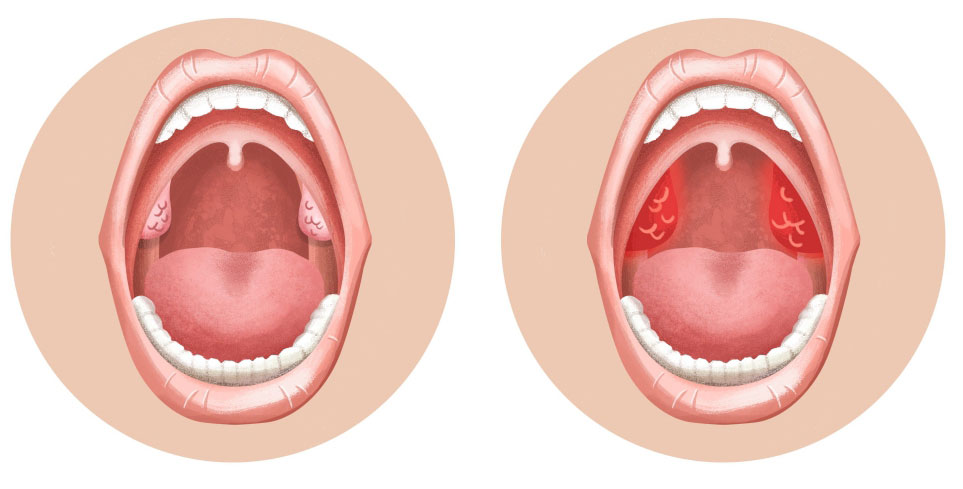
Заболевание тонзиллитом в острой форме, проходящее с повышением температуры тела и сильнейшей болью в горле, более знакомо нам как ангина. При хронической форме больной может долгое время даже не догадываться о наличии у себя этого недуга. Человеку может казаться, что периодически возникающие боли в горле и частые простуды — просто результат ослабленного иммунитета. Такое беспечное отношение к своему здоровью может стать причиной серьезных осложнений и патологий. Чтобы их избежать, необходимо вовремя диагностировать проблему: знать первые признаки, симптомы и лечение.
Зачем нужны миндалины?
Нёбные миндалины — это составная часть нашей иммунной системы. И главное их предназначение — ограждать организм от проникновения в него болезнетворных бактерий и вирусов. Всего у человека их шесть: нёбные и трубные (парные), глоточная и язычная. По их названиям можно примерно понять, в какой части глотки они расположены. Их общее расположение напоминает кольцо. Это кольцо и выступает как своеобразный барьер для бактерий. Говоря о воспалении миндалин, мы имеем ввиду только нёбные миндалины (они же гланды). На них и остановимся подробнее.
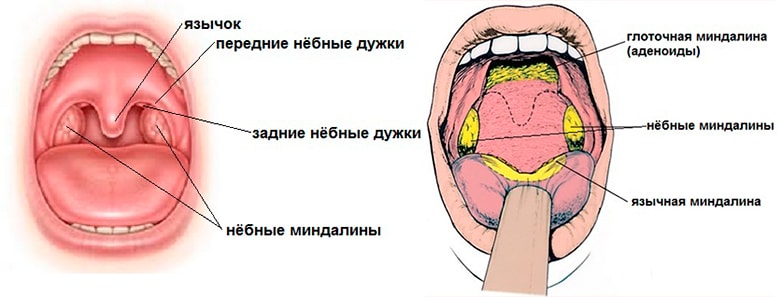
Если широко открыть рот, то в зеркале легко увидеть два образования, похожие на орешки миндаля — миндалины, это и есть гланды. Каждая миндалина состоит из небольших отверстий (лакун) и извилистых каналов (криптов).
Попавшие с воздухом бактерии, контактируя с миндалинами, получают отпор и тут же утилизируются, не успев вызвать вспышку того или иного заболевания. В норме здоровый человек даже не подозревает, что внутри него ведутся настоящие боевые действия. Теперь вы понимаете всю важность миссии нёбных миндалин. Поэтому хороший оториноларинголог никогда не будет спешить с рекомендациями по их удалению. Хотя услышать от врача, говоря о миндалинах: «Нужно удалять!» — явления в наше время нередкое. К сожалению, на сегодняшний день далеко не все клиники могут предложить качественное лечение тонзиллита, да и обращаемость порой зашкаливает. Именно поэтому врачу, порой, проще отмахнуться и направить больного на операцию.
Разновидности тонзиллита.
Заболевание проходит в двух формах — острой и хронической. Острый тонзиллит — это недуг, имеющий инфекционную природу и проявляющийся в остром воспалении миндалины. Причина обострения — стафилококки и стрептококки. Острая ангина у ребёнка и взрослых также подразделяется на катаральную, фолликулярную, лакунарную, язвенно-пленчатую и некротическую.
Хронический тонзиллит — это длительный, непроходящий воспалительный процесс в гландах. Проявляется как следствие перенесённых воспалений, ОРВИ, заболеваний зубов, сниженного иммунитета. Хроническое обострение заболевания у взрослых и детей проходит в трёх формах: компенсированной, субкомпенсированной и декомпенсированной. При компенсированной форме болезнь «дремлет», обострение симптомов тонзиллита случается нечасто. В случае субкомпенсированной формы заболевания обострения случаются часто, болезнь проходит тяжело, нередки осложнения. Декомпенсированная форма характеризуется длительным вялым течением.
Симптомы тонзиллита.
Признак, объединяющий оба типа — это болевые ощущения в горле. Боль бывает как сильно выраженной, так и терпимой. Больной испытывает сильный дискомфорт во время еды при глотании.

Ангина протекает гораздо тяжелее, нежели хроническое заболевание, и сопровождается следующими симптомами:
- повышение температуры тела (до 40°С);
- очень сильная боль в горле;
- увеличенные лимфоузлы;
- скопления гноя на гландах (налёт, гнойнички);
- увеличенные гланды;
- головные боли;
- слабость.
Симптомы и лечение хронического тонзиллита несколько отличаются от проявлений ангины. При хроническом заболевании температура держится на уровне 37°С. Добавляются першение в горле, кашель, неприятный запах изо рта. На гландах присутствует белый налёт. Симптомы менее выражены, так как само течение болезни характеризуется ремиссиями и обострениями. Больной, страдающий хронической формой недуга, теряет работоспособность, быстро устаёт, теряет аппетит. Часто человека мучают бессонницы.
Возможные осложнения.
Обе формы заболевания: и хроническая, и острая, — могут спровоцировать серьёзные осложнения. Одним из наиболее тяжелых последствий заболевания является ревматизм. Практика показывает, что половине пациентов, страдающих ревматизмом, пришлось месяцем раньше лечить тонзиллиты в хронической форме или проводить лечение острых состояний. Сам недуг начинается с невыносимой боли в суставах и повышения температуры тела.
Нередки случаи развития болезней сердца, вызванные тонзиллитом. У пациентов наблюдается одышка, перебои в работе сердечной мышцы, тахикардия. Может развиться миокардит.
Если воспаление переходит на близлежащие от миндалины ткани, проявляется паратонзиллит. Больного при этом мучает боль в горле, поднимается температура. Если инфекция из миндалин распространяется на лимфатические узлы, появляется лимфаденит.
Не долеченный тонзиллит приводит также к заболеваниям почек.
Беременность и хронический тонзиллит.
Здоровье будущей мамы и малыша требует пристального внимания. Осложнения, вызванные заболеванием, могут привести к опасным последствиям вплоть до выкидыша или спровоцировать преждевременные роды. Самолечение в данном случае опасно: необходимо пройти лечение у ЛОРа в клинике. Врач назначит промывания миндалин, обработку их ультразвуком и полоскания горла антисептиками, безопасными для будущей мамы. Физиопроцедуры беременным противопоказаны.

Если вы только планируете беременность, стоит для профилактики провести плановую терапию, чтобы снизить негативное влияние патогенов на гланды. На стадии планирования беременности рекомендуется пройти осмотр обоим родителям, чтобы снизить риск появления этого недуга у ребёнка.
Острый тонзиллит. Лечение.
Самолечение при этом заболевании недопустимо! Чтобы выбрать эффективный метод лечения при обострении, лечить тонзиллит у детей и взрослых необходимо под контролем ЛОР-врача. Следует помнить, что острая форма недуга крайне заразна. При появлении первых признаков заболевания нужно выполнить ряд мероприятий, способствующих скорейшему выздоровлению больного:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
- заболевшего необходимо изолировать, поместив в другую комнату. У него должно быть собственное полотенце, бельё и посуда, поскольку болезнь очень заразна;
- в течение периода терапии больному показан строгий постельный режим;
- позаботьтесь о питании больного: пища должна быть не твёрдой, чтобы не причинять излишнее беспокойство больному горлу;
- не забываем про обильное питьё;
- назначается курс антибактериальной терапии («Амоксиклав», «Азитромицин» и др.). Необходимо полностью пропить весь курс антибиотиков, даже если больной почувствовал заметное улучшение;
- для местного лечения применяют препараты с антибактериальным эффектом;
- при лечении горла при тонзиллите показаны препараты «Тантум-верде», «Ингалипт»,
- полоскания антисептиками («Хлоргекидин», «Фурацилин»);
- смазывание миндалин раствором Люголя;
- чтобы снять отёчность с гланд надо принимать препараты от аллергии;
- при температуре тела выше 38°С принимайте жаропонижающие средства на основе ибупрофена или парацетамола.
Лечение хронического тонзиллита.
При терапии этого недуга действует правило: лечить обострение хронического тонзиллита нужно в комплексе с лечением сопутствующих болезней носа и носоглотки. Можно пролечить воспаление гланд, но, например, постоянно стекающая по стенке глотки слизь из-за постоянного воспаления нижних носовых раковин, будет провоцировать новое воспаление.
Клиники лечения тонзиллита предлагают два способа лечения: консервативный и хирургический. При компенсированной и субкомпенсированной формах назначают консервативную терапию. При декомпенсированной форме, когда попробованы все консервативные способы терапии и они не принесли результата, прибегают к удалению гланд. Но лишаясь их, человек теряет естественный защитный барьер, поэтому про хирургический метод нужно говорить в самом крайнем случае.
Медикаментозная терапия хронической формы болезни включает:
- лечение антибиотиками, которые назначает оториноларинголог;
- применение антисептических средств («Мирамистин», «Октенисепт»);
- антигистаминные препараты для снятия отёка гланд;
- иммуномодуляторы для стимуляции ослабленного иммунитета (например, «Имудон»);
- гомеопатические средства («Тонзилгон», «Тонзиллотрен»)
- отвары трав: ромашки, шалфея, череды;
- при необходимости назначают обезболивающие препараты;
- соблюдение диеты (никакой твёрдой пищи, сильно холодной или горячей, исключается алкоголь, кофе и газированные напитки).
Промывание гланд.
Большой положительный эффект оказывает процедура промывания гланд, в результате которой из лакун высвобождается гной и вводится лекарство. Есть несколько способов проведения процедуры.
Самый старый, так сказать, дедовский способ — санация с помощью шприца. Его используют довольно редко ввиду его низкой эффективности и травматичности, по сравнению с появлением более современных методов. Шприц используют когда у пациента имеется сильный рвотный рефлекс или очень рыхлые миндалины.

В остальных случаях применяют более действенный метод — вакуумное промывание специальной насадкой аппарата «Тонзиллор».

Но и он не лишен недостатков:
- ёмкость, куда «откачивается» гнойное содержимое гланд непрозрачна, и врачу не видно, до конца ли выполнено промывание;
- особенность строения насадки такова, что при достижении необходимого для полноценного промывания давления, насадка может травмировать гланды.
Наша клиника по лечению тонзиллита предлагает своим пациентам альтернативный безболезненный вариант промывания гланд с использованием улучшенной насадки «Тонзиллор» — это «ноу-хау» нашей клиники. Аналогов нашей насадки нет в других медучреждениях Москвы. В ней устранены недостатки обычной насадки: ёмкость для промывания, которая присасывается к миндалине, имеет прозрачные стенки, и оториноларинголог может видеть, что «выходит» из гланд. Это избавляет от проведения лишних манипуляций. Сама насадка нетравматична, и её можно использовать даже детям со школьного возраста.
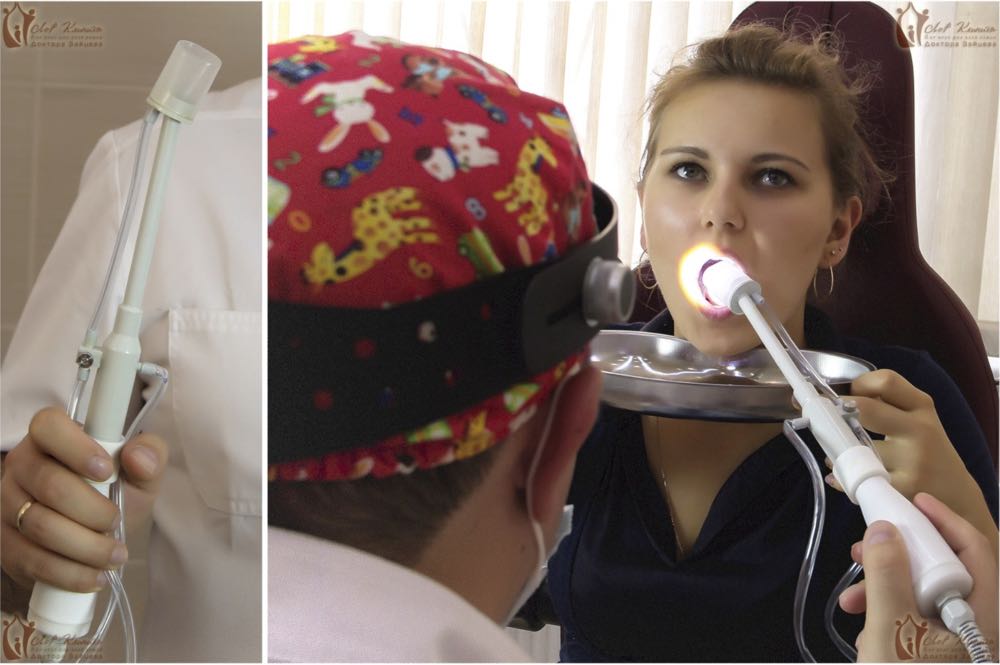
Комплексная терапия хронического тонзиллита в «Лор Клинике Доктора Зайцева».
Методика комплексного лечения недуга появилась не сразу. Нашими специалистами на практике были испробованы различные методы лечения тонзиллита. В результате многолетнего опыта по изучению и лечению хронического тонзиллита данная методика прижилась и является наиболее эффективной. Она включает несколько этапов.
Первый этап — анестезия гланд. Миндалина смазывается лидокаином. Второй этап — вакуумное промывание гланд от казеозных масс. Третий этап — лекарственная обработка гланд с помощью ультразвука. Четвёртый этап — орошение гланд антисептиком.
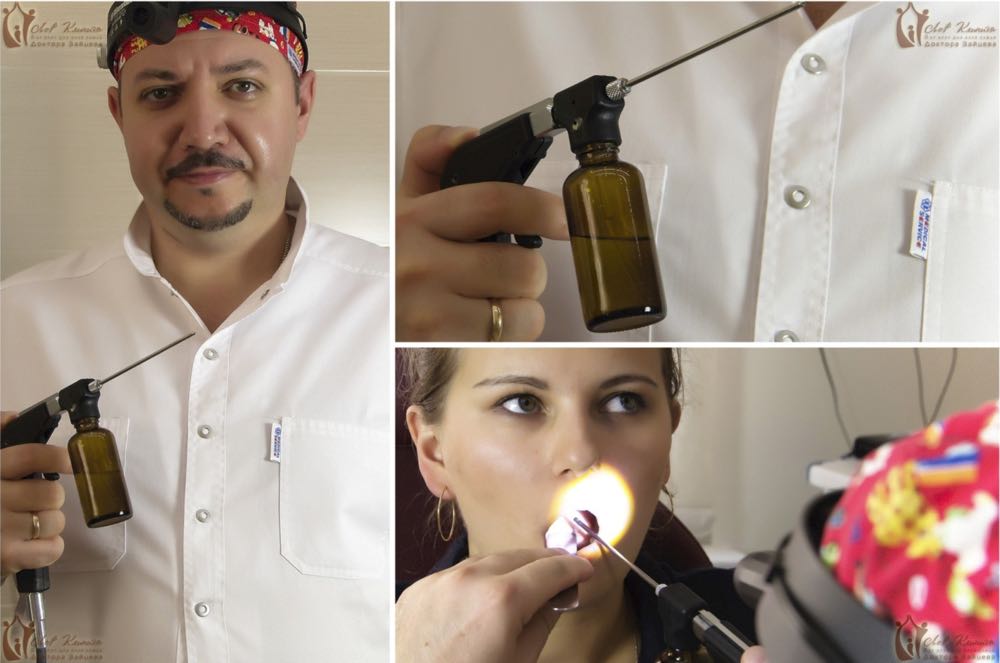
Этап пятый — смазывание поверхности миндалин антисептическим раствором Люголя. Шестой этап — физиотерапия с помощью лазера — эта процедура снимает отёк и воспаление гланд. Следующий этап — виброакустическое воздействие на гланды, благодаря чему кровоток устремляется непосредственно к миндалинам, и с ним выводятся патогенные вещества. Заключительный этап комплексного лечения — сеанс УФО, оздоравливающий гланды и борющийся с патогенами.
Весь сеанс занимает в районе двадцати минут. Для достижения положительного результата пациенту обычно хватает пяти комплексных процедур.
Лечение тонзиллита в Москве
Лечить хронический тонзиллит в Москве, собственно, как и острую форму заболевания нужно только у оториноларинголога. Главное выбрать правильное медицинское учреждение, где вам будет оказана квалифицированная помощь. Лечить тонзиллит в клинике «Доктора Зайцева» значит доверить своё здоровье профессионалам. Современное оборудование и запатентованные методики лечения позволяют оказать максимально эффективную помощь пациентам. Наши цены остаются одними из лучших в Москве, поскольку наш прайс остался на уровне 2013 года. Записаться в клинику можно по телефонам регистратуры ежедневно с 9 до 21 часа либо через онлайн-форму записи на сайте. Приходите, будем рады вам помочь!
Источник