При кормлении грудью ребенку попала кровь
Содержание статьи
Кровь в грудном молоке – что это может быть?
Иногда в период лактации кормящие мамы замечают необычные выделения из груди. Такие выделения могут иметь красноватый, розоватый или ржавый оттенок. На такие выделения всегда следует обращать пристальное внимание, т.к. они могут быть признаком наличия в молоке крови.
Чаще всего кровь в молоко попадает из наружных повреждений соска и ареолы, например, при глубоких трещинах или ссадинах в области соска кровь часто смешивается с молоком и окрашивает его в розовый цвет. В таком случае причина наличия крови в молоке лежит на поверхности и обычно не вызывает вопросов, а требует только коррекции прикладывания ребенка к груди и дополнительного лечения сосков для скорейшего заживления трещин.
Однако и существуют и менее очевидные причины появления крови в молоке, когда видимых повреждений на груди нет. В разных исследованиях данной проблемы описываются различные клинические случаи, например, у одной мамы с сильно втянутыми сосками было безболезненное кровотечение из груди после ношения накладок для сбора молока на поздних сроках беременности. После того как она уменьшила время ношения накладок, кровотечение прекратилось [2].
Другой причиной появления крови в молоке может быть повреждение капилляров внутри тканей молочной железы вследствие неаккуратного ручного сцеживания или неправильного использования молокоотсоса [4].
Так же есть исследование, в котором говорится, что молоко некоторых кормящих матерей в течение первых недель после родов бывает похоже на ржавую воду, какую можно наблюдать в водопроводных трубах, которыми долгое время не пользовались. Такое явление получило название «синдрома ржавых труб». По мнению исследователей, подобный синдром встречается чаще у первородящих матерей в течение ранних стадий лактогенеза и чаще всего не связан с каким-либо дискомфортом [3]. Кроме того, владельцы молочных ферм сообщают о появлении «ржавого» молока у коров, телящихся впервые. Предполагается, что причина этого — небольшое внутреннее кровотечение из отека во время первого прилива молока у коровы [4].
О’Каллаган, также занимавшаяся исследованием «синдрома ржавых труб», сообщает о 37 клинических случаях его проявления [5]. Самое раннее проявление синдрома было отмечено в течение четвертого месяца беременности и в большей части случаев было связано с механическим сжатием груди в дородовый период. При данном синдроме кровь в молоке может появляться в обеих грудях и исчезает, как правило, в течение 3-7 дней после начала лактации.
Ярко-красное кровотечение из груди при отсутствии болезненности или трещин сосков указывает на то, что кормящей маме необходимо как можно скорее обратиться к врачу (маммологу или хирургу). В первую очередь исследование проводится на предмет внутрипротоковой папилломы.
Внутрипротоковая папиллома — это маленькое, доброкачественное, похожее на бородавку образование на внутренней поверхности молочного протока, которое может кровоточить по мере роста или распада. Обычно при этом в груди не пальпируется ни уплотнения, ни припухлости, а дискомфортные ощущения могут отсутствовать. Обычно при внутрипротоковой папилломе кровотечение наблюдается только из одной груди. Часто кровотечение прекращается спонтанно, без какого-либо лечения [2], но тем не менее кормящей маме все-таки стоит обратиться к врачу для выявления его причин.
Для выявления причин появления крови в молоке при отсутствии болезненности и трещин сосков будет полезно провести цитологическое исследование, маммографию, и ультразвук [1]. Если по результатам исследования возникнет необходимость хирургического вмешательства, врач удалит образование внутри протока. После этого образование будет гистологически исследовано, чтобы подтвердить, что это именно внутрипротоковая папиллома, а не что-то более серьезное как, например, внутрипротоковая злокачественная опухоль.
В ситуации с кровотечением из груди неизвестного генеза кормящая мама может аккуратно сцеживать грудь для поддержания лактации до тех пор, пока причина кровотечения не будет выявлена. Желательно выбрать ручное сцеживание и тщательно соблюдать технику правильного деликатного сцеживания, так как грубое сцеживание или сцеживание молокоотсосом могут усугубить проблему.
В любом случае, если мама заметила, что ребенок случайно получил молоко с небольшой примесью крови, не стоит паниковать — младенцу не повредит попадание небольших количеств серозно-геморрагического отделяемого [2]. Относительно большое же количество крови в молоке может привести к срыгиванию молока с кровью у малыша.
Литература:
Литература:
- Berens P.D., Prenatal, intrapartum, and postpartum support of the lactating mother. In: Schanler, RJ, ed. Breastfeeding, Part II: the management of breastfeeding, Pediatric Clin No Americal 48:365-75, 2002.
- Breastfeeding and Human Lactation(Jones and Bartlett Series in Breastfeeding/Human Lactation) by Jan Riordan Publisher: Jones and Bartlett Publishers, 3rd Edition , 2004. Pages: 819.
- Marmet C.,Breast assessment: a model for evaluating breast structure and . Presented at: La Leche League International Annual Seminar for Physicians, Boston, July 11-13, 1990.
- Mohrbacher N., Stock J.,La Leche League International, The Breastfeeding Answer Book, Third Revised Edition, 2008.
- O’Callaghan M.A.,Atypical discharge from the breast during pregnancy and/or lactation. Aust NZ J Obstet Gynaecol 21:214-16, 1981.
Алёна Лукьянчук
Психолог, консультант по грудному вскармливанию,
член ILCA (The International Lactation Consultant Association)
Алёна Короткова,
клинический психолог,
консультант по грудному вскармливанию.
Источник
Трудности естественного вскармливания: трещины, ссадины и воспаление сосков
 При хорошей подготовке молочных желез к кормлению и правильном прикладывании малыша к груди вероятность появления трещин очень невелика. Но они могут возникнуть, что этому способствует?
При хорошей подготовке молочных желез к кормлению и правильном прикладывании малыша к груди вероятность появления трещин очень невелика. Но они могут возникнуть, что этому способствует?
Неправильное прикладывание малыша к груди, когда он берет в рот только сосок («жует» сосок);
Бесконтрольное использование соски-пустышки, ведь механизм сосания пустышки несколько иной;
Неправильное отнятие ребенка от груди (когда мама вытягивает сосок изо рта малыша);
Частое мытье груди с мылом, что удаляет с кожи защитный жир;
Кандидозная инфекция слизистой полости рта у ребенка (так называемая молочница).
Когда на сосках появляются трещинки, женщину беспокоят боль и дискомфорт при кормлении, а сосок воспален и отечен; если на сосках уже возникли ссадины, то боль вызывают любые прикосновения, а не только кормление. При лечении трещин и ссадин сосков в первую очередь нужно ликвидировать причину их возникновения, а затем принять необходимые меры для закаливания:
как можно чаще держите грудь открытой: воздушные ванны 5 — 6 раз в день по 10 — 15 минут; эффективны и солнечные ванны (или УФО на молочные железы);
после каждого кормления смазывайте соски и околососковую ареолу несколькими капельками «заднего» молока и давайте ему высохнуть;
грудь обмывайте не чаще 1 раза в день и не пользуйтесь мылом;
• используйте защитные вентилируемые накладки — это пластиковые чашечки со специальными отверстиями, которые обеспечивают постоянный доступ воздуха; и соски не контактируют с одеждой, что предотвращает излишнее их раздражение;
эффективны мази и кремы, содержащие витамин В5, можно наносить их на сосок и ареолу перед кормлением, смывать не обязательно;
не рекомендуется использование спиртосодержащих растворов для обработки сосков (растворы бриллиантовой зелени, йода, спирта), так как они сушат кожу и способствуют образованию трещин.
Как видите, при соблюдении простых правил гигиены кормящей женщины и техники грудного вскармливания такой проблемы, как трещины и ссадины сосков, можно избежать.
Опасным заболеванием является мастит — инфекционно-воспалительное заболевание молочной железы. Послеродовый мастит развивается, когда одномоментно сочетаются неустраненный запущенный лактостаз и трещины сосков, которые являются входными воротами инфекции. Реже мастит развивается при наличии лактостаза, но на фоне «внутренней» инфекции (если у женщины есть в организме хронические очаги инфекции: кариес, хронический тонзиллит, хронический гайморит, послеродовый эндометрит, инфекция мочевыводящих путей). Велика роль и снижения иммунитета. Возбудитель мастита в подавляющем большинстве случаев — золотистый стафилококк, реже — кишечная палочка. Мастит — серьезнейшее заболевание, при котором может понадобиться даже хирургическое лечение, поэтому немедленно обратитесь к акушеру-гинекологу или маммологу, если у вас:
при всех принятых мерах лактостаз не проходит в течение суток;
температура тела 38 градусов и выше держится более двух суток и не снижается после кормлений или сцеживаний;
повышение температуры сопровождается ознобом и появлениями интоксикации (слабость, разбитость, головная боль);
боль в груди ощущается не только при прикосновении, но и при движениях рукой и ходьбе;
участок молочной железы, а затем и вся грудь становится отечной, горячей, с покраснением кожи над воспаленным местом;
увеличиваются и становятся болезненными подмышечные лимфоузлы со стороны воспаленной молочной железы;
сцеживание не приносит значительного улучшения общего состояния;
боль в молочной железе интенсивная, пульсирующая и нестерпимая, а температура тела выше 39 градусов, развивается выраженная слабость (это симптомы самой тяжелой формы мастита — гнойной или абсцесса груди).
Если вы у себя заподозрили мастит, ни в коем случае нельзя пытаться лечить его самостоятельно (или по совету подруг) даже в начальной стадии. Нужно обязательно обратиться за специализированной помощью, иначе при неправильно проводимом лечении вы можете только усугубить ситуацию. Врач не только проведет осмотр молочных желез, но и назначит необходимое обследование: анализы крови, мочи, посев молока на флору, ультразвуковое исследование молочных желез, а затем назначит лечение в соответствии с вашим состоянием. Лечение мастита комплексное, возможна госпитализация в стационар, назначается постельный режим, диета, богатая белками, витаминами и микроэлементами, препараты, улучшающие отток молока и сцеживание и др. Антигистаминные препараты, а также средства, повышающие иммунитет. Актуальна холодовая терапия (местно прикладывают лед) — это снимает отечность и уменьшает боль.
При малейших признаках мастита категорически запрещается применение согревающих процедур и горячих компрессов, они способствуют быстрейшему распространению гнойного процесса! При гнойном мастите благоприятно оперативное лечение (вскрытие абсцесса).
Однако основу лечения любой стадии мастита составляет антибактериальная терапия. Антибиотики подбираются с учетом возбудителя и состояния женщины.
Кормить ли грудью малыша?
При послеродовом мастите кормление малыша из больной груди недопустимо до ее полного излечения, однако кормление из здоровой груди разрешается. Пораженную грудь следует сцеживать каждые 2 часа либо вручную, либо молокоотсосом. При гнойном мастите кормление из обеих молочных желез невозможно (при таком течении мастита частично или полностью подавляют лактацию с помощью лекарственных средств). Когда после окончания лечения можно приложить ребенка к груди, решает врач-педиатр. Так как применялись антибактериальные препараты, важно взвесить все плюсы и минусы раннего прикладывания к груди после выздоровления: возможны нарушения работы желудочно-кишечного тракта и изменения в составе микрофлоры кишечника у малыша.
Иногда после перенесенного мамой мастита ребенок отказывается сосать молоко из проблемной груди — это может быть связано с изменением вкусовых качеств молока. Тем не менее необходимо каждые 2 часа сцеживать молоко из той груди «до последней капли » до того момента, когда вкус молока придет в норму и малыш сам возьмет грудь.
Часто наблюдается уменьшение количества молока после перенесенных воспалительных заболеваний -это нормальное физиологическое явление. В большинстве случаев по окончании лечения при частом прикладывании к груди и при соблюдении режима сцеживания лактацию удается восстановить. Еще раз напоминаем правила для успешного грудного вскармливания, а также для красоты и здоровья вашей груди:
Во время кормления малыш должен захватывать не только сосок, но и околососковую ареолу.
После кормления сцедите несколько капель заднего молока и дайте ему высохнуть на сосках.
Молочные железы достаточно мыть 1 раз в сутки во время принятия душа.
Обязательно носите удобный, в соответствии с размером хлопчатобумажный бюстгальтер, предназначенный специально для кормящих мам.
Не позволяйте малышу тянуть за сосок, баловаться у груди и вертеть головой во время кормления.
Ежедневно меняйте белье или прокладки для груди.
После каждого кормления пальпируйте (ощупывайте) молочные железы. В случае нагрубания сразу же сцедите молоко до его исчезновения.
При сцеживании руками не растягивайте кожу молочных желез.
Не допускайте переполнения молочных желез.
Почему ребенок не берет грудь?
Иногда малыш может отказаться от груди. Прежде всего попробуйте определить, почему это происходит, и постарайтесь устранить причины отказа от груди. А причины бывают разные:
Малыш получает прикорм. Как правило, дети на смешанном вскармливании неохотно сосут грудь. Ведь докорм они получают из бутылочки и не нужно прикладывать много усилий для сосания, а над маминой грудью нужно потрудиться. Поэтому малыши выбирают бутылочку. В этом случае давайте ребенку грудь как можно чаще (каждые 1,5 часа), особенно сразу после сна: у еще не проснувшегося малыша быстрее сработает врожденный рефлекс сосания.
Изменился вкус молока. Иногда изменение или расширение рациона питания мамы сказывается на вкусе грудного молока. Это может не понравиться малышу, он станет капризничать, а затем и вовсе откажется от груди. Поэтому обязательно на время грудного вскармливания исключите из питания все специи, лук и чеснок в сыром виде, маринады, копчености, уксус, майонез, а новые продукты вводите в свой рацион постепенно.
У мамы втянутые или плоские соски. Форма сосков может быть не всегда удобной для захвата маленьким ртом ребенка, и это вызывает затруднения при кормлении. Но не стоит отчаиваться, любого малыша можно научить сосать даже нестандартную грудь. Ведь ребенок сосет не сосок, а ареолу, придавливая и сцеживая ее язычком (именно в ней расположены млечные синусы). Другое дело, что крохе сложнее удерживать ее во время сосания, но и эта проблема решаема. Если у вас втянутые или плоские соски, следует проявлять терпение и настойчивость, обычно в течение 3 — 4 недель после родов грудь улучшает свою форму — она становится мягкой, а сосок более растяжимым. Очень важно маме сделать так, чтобы ее кроха после рождения никогда ничего не сосал, кроме материнской груди. Пососав однажды соску, малыш быстро сообразит, что это легче, и совсем откажется от груди.
Пока же ребенок не научился сосать грудь, можно использовать силиконовые накладки — надевайте их перед кормлением и сразу давайте грудь ребенку. Существуют также формирующие накладки или «формирователи соска», которые вкладываются в бюстгальтер, прижимая ареолу, и удерживают сосок в вытянутом состоянии. Их надевают сразу после кормления, когда сосок немного вытянут, и носят до следующего прикладывания. Иногда достаточно бывает воспользоваться молокоотсосом перед кормлением: сцедив немного молока, грудь становится мягче, и сосок улучшает свою форму. В этой ситуации женщине нужно обладать огромной выдержкой, только тогда у вас все получится.
Ваш малыш заболел. Отказ от груди может быть симптомом какого-либо заболевания ребенка. Ведь сосание требует немалых физических усилий даже у здорового, а при ухудшении самочувствия тем более сложно справляться с этим.
Вы можете заподозрить, что ребенок недомогает, если:
у него плохой аппетит и беспокойный сон;
возбужден, без причины капризничает, плохо успокаивается даже у мамы на руках;
вялый, сонливый, не проявляет интереса к окружающему, не хочет играть;
у него бледный цвет лица, темные круги под глазами, потухший взгляд, язык обложен белым налетом;
теряет в весе (особенно до года).
Если появляются еще и такие симптомы, как повышенная температура тела, кашель, насморк, рвота, непрекращающийся жидкий стул, сыпь на теле, или какие-то другие, необходимо срочно обратиться к педиатру, он осмотрит малыша и определит дальнейшую тактику.
Возможны и другие варианты отказа от груди.
Иногда дети отказываются от груди, когда режутся зубки или имеется инфекция слизистой полости рта. В этом случае вы сами можете осмотреть ротик малыша, а о предпринимаемых мерах лучше посоветоваться с педиатром.
При простуде, когда заложен нос, младенцу также трудно сосать. В этом случае малыш берет грудь, немного сосет ее, а затем бросает и плачет. Чтобы облегчить малышу сосание, до кормления нужно промыть и прочистить носовые ходы, а затем закапать детские капли (только по рекомендации педиатра).
Иногда причиной отказа от груди может быть плач и возбуждение ребенка, связанные с перинатальным поражением центральной нервной системы. Это может выражаться дрожанием подбородка и ручек, особенно во время плача, выбуханием большого родничка и частыми срыгиваниями. В этой ситуации вашим первым помощником и другом должен стать детский невролог.
С 3-4 месяцев ребенок начинает живо интересоваться окружающей обстановкой, в том числе и во время кормления. Он может отвлекаться на любой шорох, движение, новое помещение, присутствие другого человека. Поэтому малыш может бросать грудь и кушать с перерывами. Это мнимый отказ от груди.
Автор: Т. КАРИХ, врач ГЦМП.
По материалам газеты «На здоровье» (выпуск № 1 за февраль 2009)
Версия для печати
Источник
опадание лекарств и токсинов в грудное молоко. Когда нельзя кормить грудью?
Попадание лекарств и токсинов в грудное молоко. Когда нельзя кормить грудью?Большинство веществ попадает в грудное молоко в результате пассивного переноса. Его эффективность обычно характеризуют отношением концентраций вещества в молоке и в плазме крови, которое называется молочно-плазменным коэффициентом (М/Р). На пассивный перенос влияют природа вещества, особенности материнского организма. — В грудное молоко легко диффундирует только неионизированная, жирорастворимая фракция органического вещества. У слабых кислот коэффициент М/Р обычно ниже единицы, а у слабых оснований этот же коэффициент выше единицы. — Степень проникновения вещества в грудное молоко обычно обратно пропорциональна силе его связывания с белками. — Вещества с молекулярной массой ниже 200 обычно проникают в грудное молоко активнее. — Агенты, химически сходные с компонентами грудного молока или транспортируемые таким же, как они, путем, проникают в молоко активнее. — Метаболизация обычно приводит к образованию менее жирорастворимых и менее токсичных веществ. Химические агенты, которые быстро метаболизируются и выводятся из крови, не успевают проникнуть в молоко и достичь в нем высоких уровней в отличие от медленно выводимых или метаболизируемых веществ. — Жирорастворимые соединения достигают в грудном молоке более высоких уровней, чем в крови. Вещества, хорошо растворимые в липидах, накапливаются в жировой ткани и медленно выводятся из организма. — Скорость образования грудного молока составляет 0,8 л/сут. При скорости кровотока 300-400 л/сут даже относительно низкие уровни вещества в материнской крови могут стать высокими в молоке. — Лекарства и кормление грудью. Фармакологический комитет Американской академии педиатрии изучил связь лекарств, других химических веществ, пищевых продуктов и агентов окружающей среды с грудным вскармливанием. Atkinson и соавт. составили перечень лекарств, которых следует избегать в период грудного вскармливания, учитывая их возможную концентрацию в организме младенца. Промышленные химикаты, обнаруженные в материнском молоке, перечислены Giroux и соавт.. Молочно-плазменные коэффициенты для некоторых веществ указаны в таблице ниже.
Они опасны не только для грудного младенца, но вредны также для физического и эмоционального здоровья матери. Перед исследованием мать должна отсосать молоко и создать в холодильнике достаточный его запас для кормления младенца. После исследования следует отсасывать молоко, чтобы поддержать лактацию, но все отсосанное молоко выбрасывать до истечения срока присутствия в нем радиоактивности. По возможности надо измерить концентрацию в крови младенца. Слово «отсутствуют» означает, что у грудного ребенка не наблюдалось никаких изменений, когда кормящая мать принимала данное вещество. Большинство литературных данных относится к единичным случаям или небольшим группам младенцев. * Вещество концентрируется в грудном молоке человека. Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 — Также рекомендуем «Что следует учитывать при назначении лекарств пожилым людям?» Оглавление темы «Токсиконетика и фармакокинетика токсинов, лекарств»:
|
Источник

 * Комитет по лекарствам настоятельно не рекомендует кормящим материям принимать перечисленные соединения.
* Комитет по лекарствам настоятельно не рекомендует кормящим материям принимать перечисленные соединения. * Перед диагностическим исследованием надо проконсультироваться у радиотерапевта, чтобы подобрать радионуклид с самым коротким временем выведения с грудным молоком.
* Перед диагностическим исследованием надо проконсультироваться у радиотерапевта, чтобы подобрать радионуклид с самым коротким временем выведения с грудным молоком. * Вещество концентрируется в грудном молоке человека.
* Вещество концентрируется в грудном молоке человека.  * Лекарства, которые сильно действовали на некоторых грудных детей, поэтому должны применяться кормящими матерями с осторожностью.
* Лекарства, которые сильно действовали на некоторых грудных детей, поэтому должны применяться кормящими матерями с осторожностью.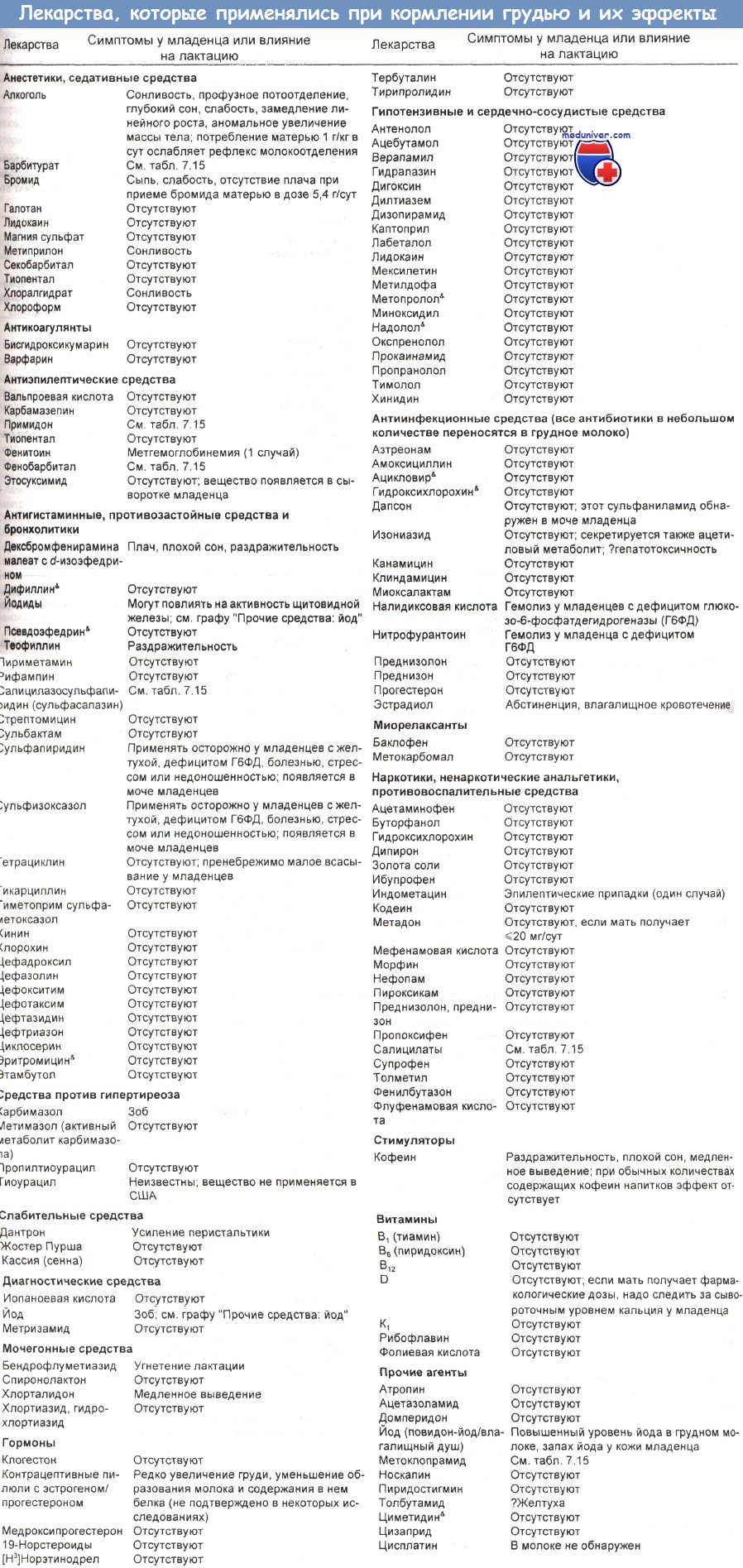 * Перечисленные вещества упомянуты в литературе как имеющие указанный эффект или как не оказывающие действия.
* Перечисленные вещества упомянуты в литературе как имеющие указанный эффект или как не оказывающие действия.



