Порок сердца ребенок 2 месяца
Содержание статьи
Порок сердца у своего ребенка многие родители воспринимают как приговор. Однако, прогноз протекания патологии зависит от формы аномалии, степени изменений в функционировании сердца и от сопутствующих изменений.
Порок сердца у ребенка — что это такое?
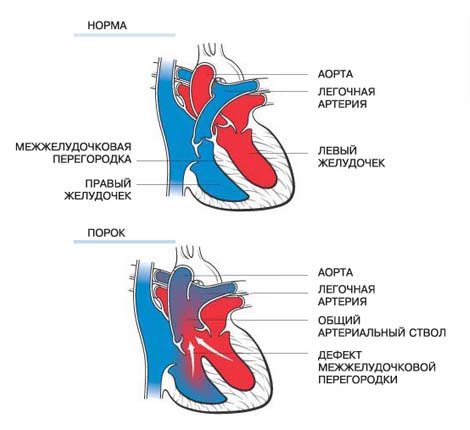 Данным термином обозначается группа заболеваний, связанных с патологическим изменением строения тканей клапанов, межжелудочковых перегородках сердца, прилегающих сосудах. Подобные аномальные изменения приводят к ухудшению кровообращения, и как следствие этого к недостаточному поступлению кислорода к внутренним органам и к застойным явлениям в дыхательной системе.
Данным термином обозначается группа заболеваний, связанных с патологическим изменением строения тканей клапанов, межжелудочковых перегородках сердца, прилегающих сосудах. Подобные аномальные изменения приводят к ухудшению кровообращения, и как следствие этого к недостаточному поступлению кислорода к внутренним органам и к застойным явлениям в дыхательной системе.
В легких случаях дефект может протекать бессимптомно или прогрессировать со временем. В тяжелых случаях уже сразу после появления на свет ребенку может потребоваться операция.
Чаще всего диагностируется врожденный (возникает еще у плода) порок, определяется при проведении УЗИ беременным, после рождения или в первый год жизни ребенка.
Причины врожденного порока сердца (ВПС) у ребенка
Система из сердца и сосудов ребенка закладывается в первые два месяца внутриутробного развития. Воздействие на организм женщины неблагоприятных факторов в этот период чаще всего и приводит к аномалиям в структурах сердца и коронарных сосудов.
Чаще всего ВПС являются следствием:
- Неблагоприятных экологических условий в месте проживания беременной;
- Употребления ряда медикаментов. Токсически воздействовать на сердечно-сосудистую систему плода могут антибиотики, сульфаниламиды, противовирусные лекарства;
- Инфекционных патологий — цитомегаловируса, вируса краснухи и герпеса;
- Облучения рентгеновскими лучами;
- Алкогольной зависимости и табакокурения.
Отмечается, что у женщин старше 35 лет дети с пороками сердца рождаются чаще. В группу риска входят также пациентки с выкидышами и многочисленными абортами в прошлом, случаями рождения мертвых детей. Имеет значение и наследственная предрасположенность.
Причины приобретенного порока сердца у ребенка
Приобретенные пороки в большинстве случаев осложнение:
- Ревматизма с поражением сердца;
- Красной волчанки, дерматомиозита, склеродермии;
- Травм в области грудной клетки;
- Хирургических операций;
- Атеросклероза. При данном заболевании на стенках сосудов формируются бляшки, что приводит к сужению их просвета и к нарушению поступления крови к сердцу. Атеросклероз как причина порока сердца у детей встречается редко;
- Острых инфекций дыхательной системы — фарингита, тонзиллита.
Симптомы порока сердца у ребенка
 Условно все пороки сердца подразделяются на две группы:
Условно все пороки сердца подразделяются на две группы:
«Синие». Характеризуются частичным попаданием венозной крови в артерии, внешне на это указывает цианоз — синюшность кожи под носом, возе рта, кончиков пальцев, под глазами. Синие врожденные пороки сердца наиболее опасны, так как приводят к выраженному дефициту кислорода. Самыми распространенными заболеваниями из этой группы считаются:
- Тетрада Фалло. Это сочетанный порок, слова тетрада обозначает четыре, то есть при данном заболевании диагностируется четыре дефекта. В типичном случае это сужение (стеноз) выходной части правого желудочка, его гипертрофия (увеличение в размерах), дефект в межжелудочковой перегородке и аномальное расположение аорты;
- Атрезия (заращение) легочной артерии;
- Транспозиция (аномальное расположение) крупных сосудов.
- «Белые». Проявляются забросом крови в правые отделы сердца. Дети с таким пороком имеют бледную кожу. Именно такие пороки на раннем этапе развития проявляются скудно, но со временем нарастает дыхательная и сердечная недостаточность.
Симптомы врожденного порока сердца у ребенка
В тяжелых случаях ВПС яркой симптоматикой проявляются уже в первые дни жизни новорожденного. На них указывает посинение кожи, дыхательная недостаточность, отказ ребенка от груди. При аускультации (прослушивании) сердца выявляются шумы.
В менее тяжелых случаях симптомы аномалий в строении сердечно-сосудистой системы выявляются уже после выписки ребенка из роддома домой. Заподозрить врожденный порок можно по следующим симптомам:
- Посинению носогубного треугольника и ушек;
- Плохому аппетиту или полному отказу от груди;
- Частым срыгиваниям;
- Слабости, вялости;
- Одышки;
- Отсутствию прибавки в весе;
- Учащенному сердцебиению.
Иногда ВПС проявляются и в первые несколько лет жизни малыша. Такие дети отстают в развитии от сверстников, часто болеют, а респираторные инфекции у них протекают с осложнениями, могут быть повторяющиеся обмороки. На функциональную недостаточность сердца указывают также головокружение, головные боли, слабость, нервозность.
Симптомы приобретенного порока сердца у ребенка
На патологические изменения в сердце и сосудах при возникновении приобретенных пороков указывают:
- Одышка, усиливающаяся при психоэмоциональном перенапряжении и физической нагрузке;
- Тахикардия;
- Обмороки;
- Головокружение;
- Ухудшение мозговой деятельности — у детей школьного возраста начинает страдать учеба;
- Вялость и сонливость.
При появлении вышеперечисленных признаков ребенка нужно обследовать как можно раньше — своевременное лечение в некоторых случаях позволяет избежать хирургического вмешательства.
Степени порока сердца у ребенка
Классификация пороков на степени основана на выраженности симптоматики патологии:
- При первой степени работа сердца от нормы отклоняется незначительно;
- При второй степени симптомы болезни неуклонно прогрессируют;
- Пороки третьей степени проявляются не только специфическими симптомами, но и нарушением в работе нервной системы, так как кислород в нормальном объеме не поступает в головной мозг;
- При четвертой степени происходит практически полное угнетение дыхательной и сердечной деятельности, что может стать причиной гибели ребенка.
Диагностика порока сердца у ребенка
 Самым информативным диагностическим обследованием при подозрении на пороки в строении сердечно-сосудистой системе считается ЭХО-кардиография. Обследование позволяет полностью оценить состояние перегородок, клапанов, камер и сосудов. Помимо этого часто назначают компьютерную томографию, электрокардиографию и рентгенографию сердца.
Самым информативным диагностическим обследованием при подозрении на пороки в строении сердечно-сосудистой системе считается ЭХО-кардиография. Обследование позволяет полностью оценить состояние перегородок, клапанов, камер и сосудов. Помимо этого часто назначают компьютерную томографию, электрокардиографию и рентгенографию сердца.
Лечение врожденного и приобретенного порока сердца у ребенка
Консервативная терапия детей с пороками в основном проводится с целью уменьшения симптоматики заболевания. Однако полностью восстановить физиологическую деятельность сердца можно только путем хирургического вмешательства. Операции могут быть классическими, то есть с разрезом грудной клетки и малоинвазивными, при которых доступ к сердцу осуществляется при помощи рентгенэндоваскулярного метода. Суть этой операции состоит во введение в аорту или коронарные сосуды специальных инструментов, с помощью которых под рентгенографическим контролем устраняют аномалии в строении сердца.
Вид хирургического вмешательства и дата проведения операции подбираются каждому ребенку индивидуально. В тяжелых случаях при угрожающих жизни состояниях операция новорожденному показана в первые часы после его появления на свет.
После операции проводится длительный курс реабилитации. В его основе лежит профилактика образования тромбов и осложнений, улучшение питания сердечной мышцы. В это время организму особенно необходим витамин А (улучшает регенерацию тканей), аскорбиновая кислота (повышает защитные силы организма), витамины группы В.
Профилактика порока сердца
Снизить вероятность рождения ребенка с пороком сердца в некоторой степени помогает отношение будущей матери к своему здоровью:
- Укрепление защитных сил организма. Предотвращение инфекций значительно уменьшает риск аномального развития внутренних органов у плода;
- Полный отказ от вредных привычек;
- Наблюдение у врача на всем протяжении беременности.
Приобретенные пороки реже возникают у детей с хорошим состоянием иммунной системы. Это значит, что ребенка нужно с самого рождения закаливать, кормить полезной и витаминизированной пищей.
Рекомендации родителям
После постановки диагноза родителям необходимо обратиться к квалифицированному кардиологу и выполнять все его рекомендации. Дополнительно рекомендуется принимать витаминно-минеральные комплексы. Например, лечебно-профилактический продукт Дорамарин. В его составе находятся только натуральные компоненты, оказывающие на организм детей (как здоровых, так и с тяжелыми патологиями) самое благоприятное воздействие.
Использование уникального комплекса Доромарин при пороках сердца способствует:
- Насыщению организма витаминами и микроэлементами, большинство из которых содержатся в ламинарии дальневосточной ангустата и экстракте морского трепанга;
- Укреплению иммунитета;
- Улучшению насыщения сердца и головного мозга кислородом;
- Нормализации обменных процессов;
- Укреплению сердечной мышцы;
- Ускорению регенерации тканей.
Прием лечебно-профилактического продукта после установления диагноза значительно снижает вероятность прогрессирования изменений при пороке, улучшает самочувствие ребенка, повышает его аппетит и нормализует прибавку в весе. То есть под воздействием Doromarine активизируются внутренние резервы организма. В некоторых случаях (при ВПС с незначительными дефектами) Доромарин в сочетании с лекарственной терапией позволяет восстановить функции сердца, не прибегая к операции, и этот факт подтвержден документально.
Видео отзыв наших клиентов
Вы можете купить Доромарин с бесплатной доставкой по всему Казахстану.
КУПИТЬ DOROMARINE
Источник
Пороки сердца у малышей. Как выявить и вылечить?
Наш эксперт — врач-кардиолог-неонатолог, руководитель отделения патологии новорождённых и недоношенных № 2 Национального исследовательского медицинского центра акушерства, гинекологии и перинатологии имени В. И. Кулакова, доктор медицинских наук Екатерина Бокерия.
Ежегодно в мире (да и в России) 8-10 из 1000 детей появляются на свет с врождёнными пороками сердца (ВПС). Наследственность не является ведущей причиной их развития. Тем не менее при выявлении тяжёлых пороков врачи рекомендуют родителям пройти генетическое исследование. Кстати, при некоторых синдромах ВПС встречаются чаще (у детей с синдромом Дауна они есть в 70% случаев).
Ждать или не медлить?
Четверть из пороков критические, при которых операцию нужно делать сразу после рождения. С другими их видами можно подождать. А есть и такие пороки (например, маленькие дефекты межжелудочковой перегородки сердца), которые часто со временем закрываются сами собой.
Раньше диагноз таким детям ставился с огромным опозданием и зачастую тогда, когда что-либо предпринимать было уже поздно. Но с появлением качественной ультразвуковой диагностики многие ВПС обнаруживают ещё на этапе внутриутробного развития. И, хотя окончательный диагноз может быть поставлен только при рождении, такая диагностика крайне важна.

Крутой маршрут
Согласно принятым стандартам, будущая мама на 16-20‑й неделе беременности должна пройти второй ультразвуковой скрининг. С этого времени уже можно выявить у плода врождённые пороки сердца, да и другие пороки развития. В случае чего прохождение этого важного исследования поможет разработать оптимальный маршрут, по которому будет проходить лечение крошечного пациента.
При возникших подозрениях беременную направят в специализированный стационар, где есть не только точная аппаратура, но и высококвалифицированные доктора. Консилиум специалистов решит, что дальше делать: рекомендовать ли женщине прерывать беременность (ведь часть ВПС, к сожалению, несовместима с жизнью или сопровождается тяжелейшей умственной отсталостью) или ждать родов и планировать крохе операцию (экстренную или отсроченную).
Те пороки, которые не удалось обнаружить на втором скрининге, чаще всего выявляются на третьем (на сроке 30-32 недели). Кстати, способ родоразрешения тоже выбирают специалисты.
Опасен ли шум?
Однако точность внутриутробной диагностики — всего 50%. Ведь некоторые сложные пороки почти невозможно выявить до рождения.
Зачастую внешне младенцев с ВПС не отличить от здоровых детей — многие из них пухленькие, активные. Судить о наличии или отсутствии болезни по шумам в сердце тоже нельзя. До 50% сложных пороков не «шумят».
Для скрининга заболевания детские кардиологи сегодня используют специальные приборы — пульсоксиметры, которые дают возможность оценить степень насыщенности крови кислородом и увидеть сердечные ритмы.
Если подозрения, что у ребёнка есть проблемы с сердцем, остаются, родителям необходимо как можно раньше (лучше в первую же неделю жизни крохи) провести ему эхокардиографию (УЗИ сердца). А чтобы спать спокойно, заодно ещё и сделать УЗИ брюшной полости и нейросонографию (УЗИ мозга).
Если ни во время беременности, ни после рождения у ребёнка не выявилось проблем с сердцем и в последующем не возникло никаких жалоб, то дальше ему достаточно стандартных осмотров у кардиолога и проведения ЭКГ (перед оформлением в детский сад и школу).
Вирус-убийца
При выявлении ВПС дальнейшую тактику определит кардиолог. Если порок некритический, то пациента будут регулярно наблюдать врачи. Они назначат лечение и определят сроки операции. При хорошем самочувствии и состоянии ребёнка кардиолог может разрешить выполнение массажа и лечебной гимнастики.
Кроме того, ребёнка с ВПС обязательно надо прививать (из-за сниженного кровообращения к нему так и липнут инфекции).
Помимо прививок, общих для всех детей, детям с ВПС и некоторым другим малышам 1‑го года жизни необходима защита от респираторно-синцитиального вируса (РСВ‑инфекции). Для них этот вирус может оказаться фатальным, так как он вызывает опасные изменения в лёгких, чреватые тяжёлыми бронхитами и даже пневмонией.

К группе риска относятся также дети:
- недоношенные (особенно родившиеся ранее 32-й недели беременности);
- с иммунодефицитом;
- с синдромом Дауна.
Их в течение первого полугода (а детей с врождённым пороком сердца — в течение всего первого года жизни) в опасный сезон (с октября по май) обязательно нужно иммунизировать, раз в месяц вводя специальный препарат, содержащий антитела к вирусу.
85% успеха
Лишь небольшая часть детей с ВПС могут быть прооперированы эндоваскулярно (когда инструменты хирург вводит через сосуд, без разреза грудной клетки). В остальных случаях операцию делают на открытом сердце с использованием искусственного кровообращения. Эта хирургия тяжёлая, но благодарная. Ведь 85% вовремя прооперированных детей с ВПС благополучно переживают 18‑летний рубеж и выходят во взрослую жизнь. Они получают профессию, занимаются спортом, заводят семьи и рожают детей. В то время как без операции у них не было бы никаких шансов на жизнь.
К сожалению, есть пороки, при которых радикальная, то есть полная, коррекция невозможна, и таким пациентам требуется не одна, а несколько сложных операций. Но даже если в итоге ребёнок не станет совершенно здоровым, тем не менее такое лечение поможет сохранить ему жизнь и улучшить её качество.
Операции на сердце проводятся в крупных кардиологических центрах и относятся к высокотехнологичной медицинской помощи. Несмотря на это, их проводят бесплатно в рамках программы государственных гарантий, или, как говорят в народе, по квотам. Но если ребёнок и его родители являются гражданами другого государства, то лечение придётся оплачивать либо за свой счёт, либо благодаря помощи благотворительных фондов.
Смотрите также:
- Внезапная остановка. Как понять, что у ребёнка проблемы с сердцем? →
- Врождённый порок сердца у детей — виноваты генетика и экология? →
- Всё исправимо! Что делать, если малыш родился с пороком сердца →
Источник
Врожденные пороки сердца у малышей: особенности коррекции
Сегодня не редкостью стали врожденные пороки сердца у новорожденных. Благодаря медицинским достижениям, более 90% малышей, родившихся с сердечными и клапанными дефектами, могут быть прооперированы и живут полноценной жизнью много лет. Среди поражений сердца есть более и менее часто встречающиеся, относительно легкие и легко устранимые, а также комбинированные пороки, затрагивающие камеры сердца, клапаны и артерии. Степень тяжести определяется степенью нарушения тока крови по крупным сосудам малого или большого круга. Примерно 1/3 детей требуется хирургическое лечение в первые дни жизни, часть детей лечат оперативно несколько позднее.
Пороки сердца у детей: степень риска
Около 25% младенцев, родившихся с врожденным пороком сердца, находятся после родов в критическом состоянии. Для их спасения необходима операция или другие процедуры в течение первого года жизни. Достижения в лечении пороков сердца повысили выживаемость младенцев, рожденных с критическими сердечными дефектами. Многое в области педиатрической кардиологии изменилось за последние десятилетия, включая диагностику и вмешательства у плода и усовершенствование операций у новорожденных, особенно если это комбинированный порок сердца.
Существенно усовершенствованы вмешательства по поводу врожденных пороков сердца у совсем малышей и детей более старшего возраста. Сегодня более 90% младенцев, у которых диагностирован врожденный порок сердца (сокращенно ВПС), вполне могут после вмешательства вести обычную жизнь. Какие из пороков наиболее хорошо корректируются?
Дефекты межжелудочковой перегородки сердца
Подобная аномалия составляет около 20% от всех ВПС, это самый распространенный врожденный дефект сердца среди новорожденных. Аномалия локализована между нижними сердечными камерами (желудочками). Этот порок обычно диагностируют при выявлении аномальных сердечных шумов, выслушиваемых стетоскопом. Мелкие дефекты перегородки могут быть бессимптомными.
Чем больше отверстие, тем больше вероятность того, что у младенца будет развиваться застойная сердечная недостаточность в силу чрезмерного притока крови из левой части сердца в правые отделы. У младенцев с большими дефектами обычно выявляется одышка, высокая частота сердечных сокращений, потливость (даже при отдыхе) и нет прибавки веса.
Лечение малыша
Изначально врачи наблюдают за малышом с дефектом перегородки, чтобы оценить, как одно или несколько отверстий перегородки влияют на младенца с течением времени. Если у малыша развивается сердечная недостаточность, врачи проводят операцию по закрытию отверстий. Если размер дефекта большой, обычно это происходит в течение первых четырех-шести месяцев жизни. Хирурги обычно закрывают такие отверстия с помощью «заплаты», вшитой со стороны правого желудочка с восстановлением целостности сердечной мышцы. Малыш после операции быстро восстанавливается и набирает вес. Он обычно остается в больнице после закрытия дефекта в течение одного-трех дней. Потребности в дополнительном лечении обычно не возникает.
Дефект межпредсердной перегородки: особенности тока крови
Это еще один распространенный врожденный дефект перегородки сердца. При этом состоянии выявляется аномальное отверстие между двумя верхними камерами сердца (их называют предсердиями). Существует четыре вида аномалий межпредсердной перегородки, исходя из их расположения. В большинстве случаев мелкие дефекты у детей бессимптомны. При более крупных кровь перетекает из более мощного левого предсердия в правое, минуя желудочек.
Если отверстие сохраняется на протяжении раннего возраста, не закрываясь спонтанно, как это происходит с примерно 80% мелких дефектов, проводится интервенционная катетеризация сердца. Во время нее закрывается отверстие, используя манипулятор, введенный через паховые сосуды в сердце. Дети, которые проходят эту процедуру, обычно проводят в больнице немного времени. Более крупные и сложные дефекты требуют радикального хирургического вмешательства.
Тетрада Фалло: пороки клапанов и артерии
Тетрада Фалло (TOF) — относительно распространенная сердечная аномалия, которую диагностируют врачи во время эмбрионального периода или почти сразу после рождения младенца. Отличительной особенностью TOF является сужение легочной артерии, дефект перегородки между желудочками и аномальное отхождение аорты (самой крупной артерии). При этом сама артерия может иметь аномальное расположение клапана.
Богатая углекислотой кровь, выходящая из правого желудочка, с трудом проникает в легкие. Это вызывает утолщение (гипертрофию) миокарда в правом желудочке. Тяжесть дефекта и необходимость раннего вмешательства зависят от степени дефицита крови, поступающей в легкие. Все случаи TOF требуют хирургического вмешательства, единственная разница — это время. В большинстве случаев, операция проводится, когда ребенку исполняется шесть месяцев.
В крайних случаях в раннем младенчестве, в первые недели жизни ребенка, если артерия очень сужена, а концентрация кислорода крови низкая, требуется катетеризация сердечных камер с постановкой стента легочной артерии в качестве временного решения. Это устраняет или уменьшает площадь обструкции на некоторое время. Затем уже проводится радикальная операция по коррекции всех дефектов.
Единственный желудочек: особенности порока
Это состояние характеризуется широким спектром врожденных аномалий, которые обычно приводят к тому, что пациент имеет только один функциональный желудочек вместо двух. Малыш с этим пороком обычно имеет более низкий, чем обычно, уровень кислорода крови, что вызывает синюшность кожи (цианоз).
Все дети с этим пороком требуют серии операций, чтобы в конечном итоге перенаправить венозную кровь прямо в легкие. Благодаря улучшениям в лечении за последние 20 лет долгосрочный прогноз пациентов с этим заболеванием значительно улучшился. Сегодня более 85% младенцев с одним желудочком живут несколько лет, стоя в очереди на пересадку сердца. Паллиативная операция дает им время, необходимое для роста и развития, подбора донора.
Пройдите тестТест на выявление риска гипертонииЗнаете ли вы о том, какое у вас артериальное давление? А ведь оно является одним из главных показателей состояния здоровья. Мы предлагаем пройти маленький тест, который позволит вам определиться с этим вопросом и разобраться с тем, что следует предпринять для поддержания АД в норме.
Использованы фотоматериалы Shutterstock
Источник
