Как берут кровь на общий анализ у ребенка в 2 месяца
Содержание статьи
Анализ крови 2 месячного ребенка: правила и необходимость сдачи
Анализ крови, при котором проводится подсчет лейкоцитарной формулы и уровня тромбоцитов, — наиболее распространенный метод лабораторной диагностики. С его помощью можно сделать выводы о состоянии здоровья пациента. Способ доступен и прост в исполнении, имеет высокий уровень точности, позволяет выявить различные нарушения на ранних стадиях. Именно поэтому его часто назначают грудничкам. Рассмотрим, что показывает анализ крови 2 месячного ребенка.
Когда нужно сдавать кровь
Впервые расширенный анализ крови берется у ребенка сразу после рождения. Таким образом, с его помощью можно обнаружить возможные инфекции, нарушения кроветворения, исключить или подтвердить наличие аллергических болезней.
В дальнейшем профилактические исследования назначает врач по мере взросления ребенка, а также внепланово при наличии показаний.
Норма анализа крови 2 месячного ребенка отличается от нормальных значений взрослого человека. Именно поэтому важно, чтобы результаты оценивал опытный педиатр.
Показаниями для проведения расширенного исследования крови являются:
- Длительно не проходящие простые заболевания (ОРВИ, стоматит, ангина).
- Осложнения болезней, тяжело протекающие инфекции (воспаление легких, бронхит, отиты).
- Заболевания у маленьких детей в хронической стадии.
- Жалобы, не поддающиеся объяснению во время обычного осмотра.
- Подозрение на серьезные патологии (рак крови, новообразования различной локализации).
Общий анализ крови (ОАК) входит в комплекс профилактических исследований для детей, не достигнувших 1 года.
Как подготовиться

ОАК отличается от других исследований тем, что для проведения не требуется сложная подготовка. При экстренном поступлении в больницу сделать его можно в любое время дня и ночи, независимо от приемов пищи и питья.
Если спешки нет, т.е. исследование назначается врачом в плановом порядке, для повышения точности результатов следует придерживаться следующих несложных правил:
- Сдавать анализ натощак рано утром. С момента последнего кормления должно пройти не менее 2-3 часов.
- Важно, чтобы грудничок хорошо выспался и отдохнул перед обследованием, так он будет меньше нервничать и легче перенесет процедуру.
- Родителям необходимо успокоить ребенка и настроить его на процедуру. Это нужно для минимизации стресса, который может повлиять на параметры анализа.
Кровь для проведения лабораторного исследования у детей в 2 месяца берется из пальца. У ослабленных, маловесных и грудничков с задержкой физического развития допускается взятие материала из пятки, как у новорожденных.
В экстренных ситуациях, когда нужно провести множество анализов (общий анализ крови, биохимию, коагулограмму, посев на стерильность) берется кровь из вены.
Как выглядит анализ крови 2 месячного ребенка
Общий (гематологический) анализ крови — это подсчет форменных элементов и гемоглобина, выявление их соотношения между собой и плазмой.
С помощью исследования можно оценить функцию защитных сил, состояние свертывающей системы крови, выявить инфекционные и аллергические заболевания, предположить наличие наследственных патологий и злокачественных образований.
Определяются:
- Гемоглобин (в ОАК обозначается буквами Hb). Транспортный белок, отвечающий за перенос кислорода к клеткам и выведение углекислоты из организма. Повышается при обезвоживании, эритремии. Снижение концентрации возможно при кровотечениях, анемии, заболеваниях крови.
- Эритроциты (RBC, красные кровяные тельца). Ответственны за снабжение тканей кислородом и различными питательными веществами, за транспортировку некоторых медикаментов и токсических продуктов распада. Уровень кровяных телец увеличивается при обезвоживании, снижается – после кровопотери, при анемиях, лейкозах.
- Лейкоциты (WBC, белые клетки крови). Обширная группа клеток, имеющая множество разновидностей, у каждой из которых есть своя задача. Так, например, нейтрофилы (палочкоядерные и сегментоядерные) отвечают за уничтожение бактерий и грибков в очаге воспаления. Лимфоциты уничтожают вирусы, борются с инфекциями, а также устраняют собственные мутирующие клетки организма. Базофилы и эозинофилы ответственны за нормальное протекание аллергических реакций, а моноциты устраняют чужеродные агенты, ненужные белки и фрагменты погибших клеток. Увеличение числа иммунных клеток наблюдается при воспалениях (ОРВИ, пневмонии, корь, краснуха, коклюш и т.д.), сепсисе, лейкемии. Снижение лейкоцитов диагностируется у детей с дефицитами клеточного иммунитета, апластической анемией, некоторых разновидностях гемобластоза, при тяжелых инфекционных заболевании при истощении организма.
- Тромбоциты (PLT, кровяные пластинки). Отвечают за свертывающую способность крови, образование тромбов, остановку кровотечений и заживление ран. Число кровяных пластинок растет при некоторых опухолевых болезнях костного мозга, ДВС синдроме, снижается при кровопотере, апластической анемии.
В развернутом клиническом анализе встречаются такие обозначения как гематокрит, тромбокрит, количество гемоглобина в эритроците, ретикулоциты и другие параметры. По ним можно детальнее судить о состоянии здоровья организма целом и функции кроветворной системы в частности.
Различия в показателях
Нормы гематологического анализа крови у детей до года отличаются от норм у новорожденного. Чтобы понять, есть ли нарушение, важно знать основные референсные значения для всех возрастных групп.
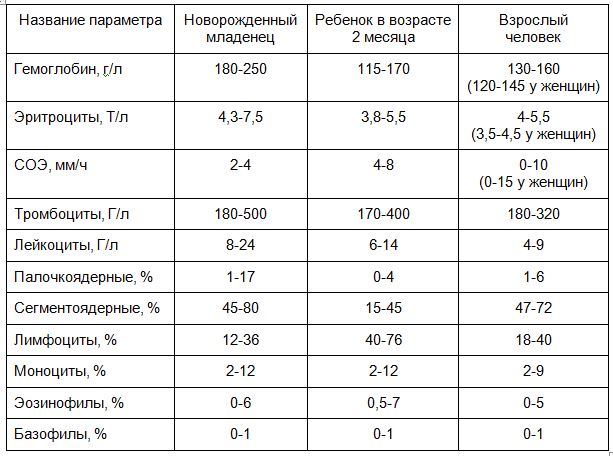
Главное отличие анализа крови в 2 месяца, от анализов в первые дни жизни и во взрослом возрасте – физиологический перекрест. У только что родившегося младенца, как и у взрослого человека, число нейтрофилов превышает число лимфоцитов.
Начиная с 1-2 дня жизни количество гранулоцитов начинает снижаться, а уровень лимфоцитов расти. Примерно на 5 день происходит их перекрест на уровне 45%. В дальнейшем параметры ОАК меняются не так сильно и второй перекрест и приближение к “взрослым значениям” происходит уже в 5-6 лет.
В анализе крови младенца могут присутствовать плазматические клетки. Это зрелые лимфоциты, продуцирующие антитела для борьбы с инфекционными заболеваниями. Так как организм младенца только знакомится с окружающей средой и сталкивается с различными вирусами, число клеток повышается. После 5-ти лет в норме плазмоцитов в ОАК нет.
По гематологическому анализу крови у 2- месячного ребенка можно диагностировать анемию, инфекции, а также оценить степень их тяжести, обнаружить аутоиммунные и злокачественные заболевания, диагностировать врожденные иммунодефициты и патологии свертывающей системы.
Анализ крови может проводиться как с помощью микроскопии, так и на специализированном лабораторном анализаторе. Во многих клиниках для повышения точности диагностики указанные методы комбинируются.
Важно не бояться сдавать кровь. При условии правильной подготовки, анализ проводится быстро и качественно, что позволяет педиатру оценить состояние младенца и подобрать правильное лечение. С целью профилактики ОАК у младенцев необходимо сдавать сразу после рождения, на 2-3 месяц жизни и в 1 год.
Реклама партнеров
Источник
Подготовка и сдача клинического анализа крови у грудничка: откуда берут кровь
Когда малыш заболевает, родители вызывают участкового врача-педиатра на дом либо направляются с грудничком в районную или частную поликлинику. После осмотра маленького пациента педиатры дают направления на анализы, чтобы лучше понять причину возникновения заболевания и назначить адекватное лечение. В число прочих исследований входит анализ крови.
Многие малыши просто не реагируют на забор крови
Показания к назначению
В большинстве случаев анализ крови новорождённым назначают по любому из следующих показаний:
- невозможность постановки диагноза, опираясь на одну лишь симптоматику;
- нетипичное протекание заболевания;
- возникновение осложнений;
- потребность в оценке эффективности проводимой терапии.
Помимо перечисленного, гематологические исследования проводятся и в профилактических целях. Для здоровых детей периодичность забора анализа крови составляет один раз в год, а для страдающих хроническими патологиями – 2-3 раза в течение года. Периодичность проведения анализов определяется лечащим врачом.
Почему кровь сдают натощак
Когда врачи говорят, что кровь новорождённым необходимо сдавать натощак, предполагается, что в детский организм до проведения процедуры не будут поступать никакие полезные вещества. Если должным образом не подготовиться и покормить ребенка, результат может оказаться искаженным. Когда младенец что-то съел, поступившие вещества сразу же начинают усваиваться, запуская биохимический процесс, в результате чего показатели состава крови изменяются.

Если к ребенку найти подход, взять у него кровь на анализ будет несложно
Обычно до приема пищи сдаются следующие гематологические анализы:
- общий;
- биохимический;
- на сахар;
- на гормоны;
- серологический;
- на онкомаркеры.
Важно! Когда ребенку нужно сдать кровь, важно не только не кормить, но и стараться не поить его. Подобное действие приведет к активации ферментной системы, поменяет показатель вязкости крови и может изменить уровень гормонов. Все это повлияет на исследуемое вещество, и полученные результаты окажутся недостоверными.
Можно ли есть перед сдачей общего анализа
Если ребенку в пять или восемь лет вполне реально объяснить, по какой причине его отказываются кормить перед посещением больницы, то найти способ, как грудничку сдать кровь натощак, намного сложнее. В связи с тем, что грудной ребенок не может выдерживать длительный перерыв без питания, алгоритм действий предлагается следующий:
- Разбудить малыша на несколько часов раньше обычного;
- Накормить ребенка завтраком (еда не должна быть жирной);
- Выждать три часа;
- Отправиться в лабораторию.
Как только крохе исполняется год, врачи категорически начинают настаивать на том, чтобы сдача крови производилась натощак. Исключения возможны только для тех маленьких пациентов, которые страдают панкреатитом или сахарным диабетом, и большие перерывы в приемах пищи могут быть чреваты для них серьезными последствиями. Таким малышам рекомендуют перед проведением лабораторного анализа скушать небольшую порцию любой крупяной каши, приготовленной на воде.
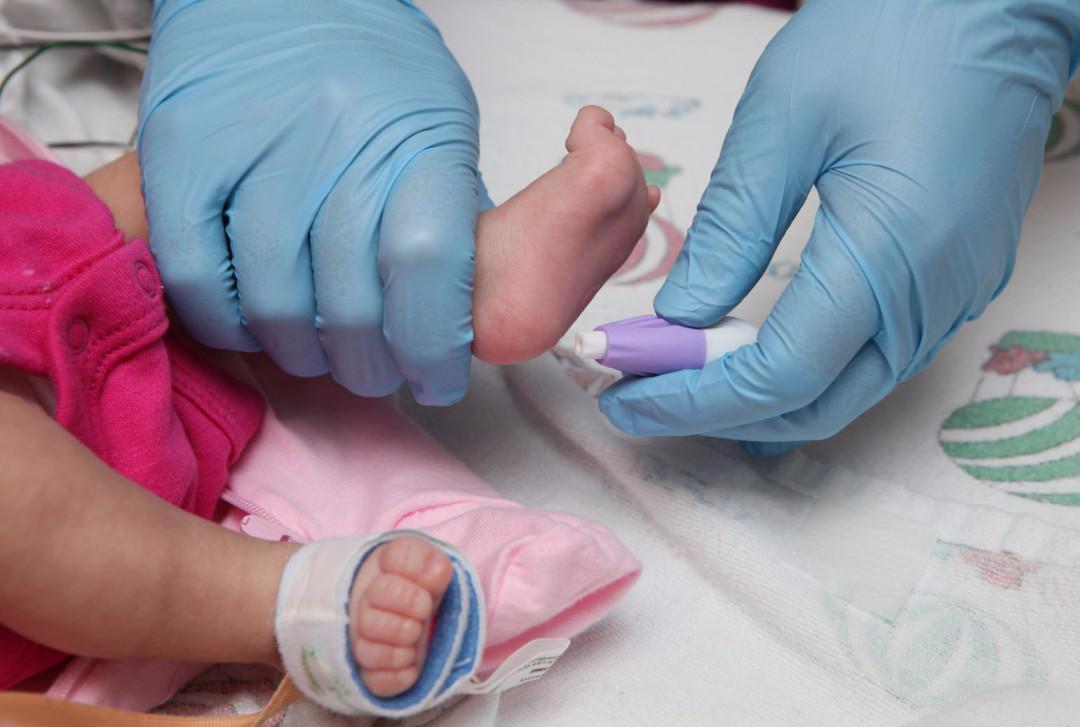
Младенцев часто пугает не сам забор крови, а присутствие чужого человека
Как и где сдать анализ на биохимию
Как правильно сдавать общий анализ крови ребенку, большинство родителей узнает уже в первые дни его жизни. Как сдавать грудничку кровь на биохимию, в курсе далеко не все.
Общие правила подготовки к лабораторному исследованию на биохимический состав крови и общему анализу на самом деле практически идентичны. Перед посещением больницы следует придерживаться следующих несложных рекомендаций:
- для детей старше одного года – не менее 12 часов до забора крови воздерживаться от приема пищи;
- планировать посещение лаборатории на утро;
- поить ребенка допускается, но только простой водой;
- стараться отвлечь малыша и не допустить его волнения перед процедурой;
- исключить примерно за неделю прием любых лекарственных препаратов (если это представляется возможным) или сообщить врачу, какие медикаменты принимает малыш.
Не менее важно правильно выбрать лабораторию, специалисты которой будут осуществлять забор крови. Здесь важно обращать внимание на следующие моменты:
- Сроки выдачи готовых результатов. У родителей имеется возможность выбора между двумя вариантами: стандартным (5-10 дней) и экспресс (менее 2 дней). Срочный биохимический анализ будет стоить дороже, но, когда заболевает новорожденная кроха, и требуется срочно поставить диагноз, любое промедление может привести к фатальным последствиям.
- Профессионализм и компетентность работников.
- Качество оборудования.
На анализ биологического материала всегда берется немного больше, чем необходимо
Важно! Прежде, чем обращаться в лабораторию, обязательно следует удостовериться в том, что выбранный медицинский центр делает расшифровку анализов.
Отвечая на вопрос про биохимический клинический анализ крови как сдавать его ребенку, стоит обратить внимание на то, что делать его рекомендуется утром. Лабораторию имеет смысл выбирать поближе к дому, чтобы малыш не успел устать в дороге и раскапризничаться.
Как берут общий анализ крови
Как сдавать грудничку кровь, чаще всего родители узнают на примере общего анализа. Это основной вид исследований, который чаще всего применяется при постановке диагнозов.
Производиться забор крови может в отдельных клиниках по-разному. В одних лабораториях на исследование берут капиллярную кровь, в других – венозную. Первый вариант является более распространенным. Это связано c простотой процедуры. Прокалывается для забора крови палец или (если ребенок новорожденный) пяточка. Минус капиллярной крови заключается в том, что она быстро сворачивается и образует сгустки, которые могут привести к искажению результату.

Сдавать кровь стоит в надежной клинике с хорошими специалистами
Венозная кровь в большей степени подходит для общего гематологического исследования. Единственный момент, по которому новорождённые крайне редко подвергаются подобной процедуре, заключается в том, что безболезненно взять кровь из вены может далеко не каждая медсестра.
Важно! Первый общий анализ крови у малыша берут уже в роддоме.
Независимо от того, откуда в итоге берут кровь у грудничков в 1 месяц, процедура оказывается связанной для малышей с достаточно серьезным стрессом. Многое зависит от того, как поведут себя родители и медицинский персонал. Если ребенок будет сильно нервничать, результат анализа может оказаться недостоверным.
Относительно взрослому ребенку следует объяснить, что взятие крови на анализ – это не больно, но необходимо. Во время самой процедуры стоит постараться отвлечь на что-нибудь его внимание.
Забор крови из вены или из пальца
Решение относительно того, откуда следует брать кровь у малыша, принимается врачом. Капиллярная кровь обычно берется в следующих случаях:
- во время диспансеризации при общей проверке состояния здоровья;
- для получения справки;
- при подозрении на анемию;
- для оценки состояния крови после проведенного лечения.
Венозная кровь потребуется при следующих обстоятельствах:
- при подозрении на наличие серьезного системного заболевания;
- совместно с проведением других исследований;
- для получения более достоверной информации после некачественно проведенного забора капиллярной крови.
Интересно. Венозную кровь у новорожденных чаще всего берут не из руки, а из вены на голове. Связано это с тем, что в этом месте намного лучше просматриваются сосуды.
У младенцев венозная кровь берется только в исключительных случаях, поскольку слишком высок риск повреждения тканей и занесения инфекции в неокрепший организм. Если особые показания отсутствуют, врачи ограничиваются анализом капиллярной крови, взятой из пальца или пяточки.
Существуют четкие правила, касающиеся забора гематологического материала на исследования у грудных детей. Речь идет о следующих значимых моментах:
- Последний прием пищи у младенца должен состояться за несколько часов до проведения процедуры.
- Конечность, из которой будет забираться кровь, должна быть теплой (это ускорит циркуляцию крови).
- Поверхность для прокола обязательно должна тщательно обрабатываться антисептической жидкостью либо спиртом.
- Обработку антисептиком повторяют после окончания процедуры.
- Место прокола после проведения обеззараживания заклеивают бактерицидным лейкопластырем.
Важно! При заборе жидкости из вены на голове жгут не накладывается.
Если все правила забора крови у малыша будут соблюдены, никакой опасности для ребенка не существует. Даже в том случае, если медсестра нечаянно проткнет насквозь вену, гематома, которая образуется, с течением времени рассосется без осложнений. Риска для здоровья не будет никакого, поскольку во время сдачи крови на анализ никакие медикаментозные препараты не вводятся.
Для осуществления общего анализа крови достаточно 1 мл крови. Обычно объем забираемого биологического материала у грудничка составляет не менее 5 мл. Это позволяет при допущении врачебной ошибки провести исследование повторно или направить кровь на дополнительный анализ, если общего по какой-то причине окажется недостаточно.
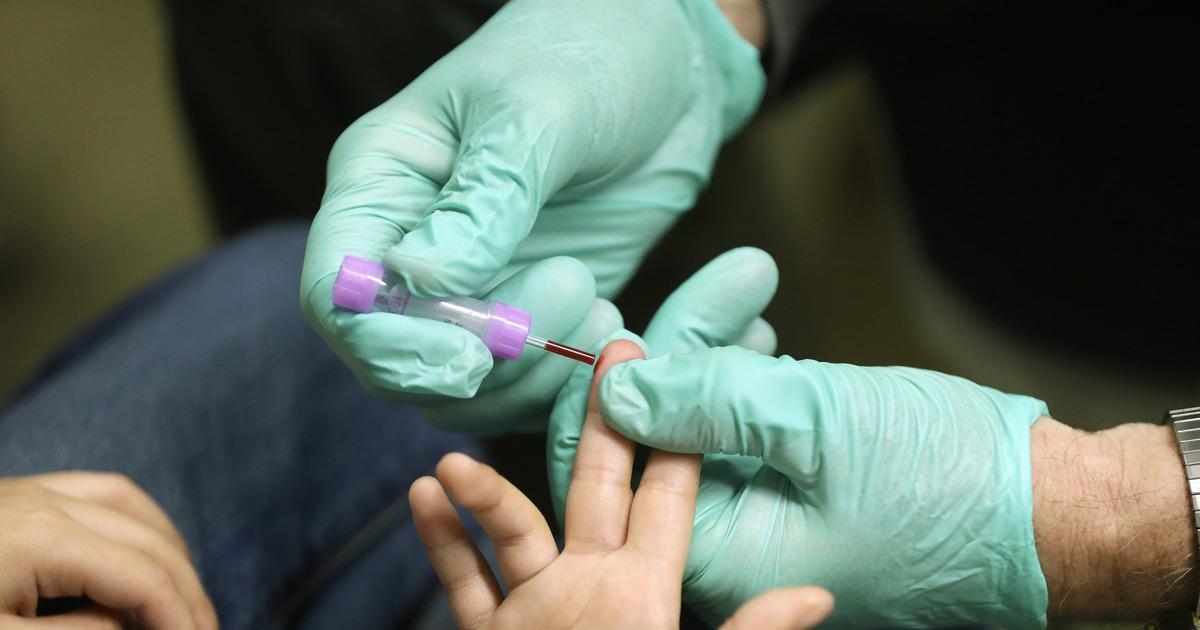
Забор крови должен производиться в условиях стерильности
Некоторые родители с опасением относятся к процедуре забора крови на анализ у маленького ребенка. Объективных поводов для этого нет. Лаборанты работают в перчатках, современные автоматические скарификаторы, разработанные специально для маленьких детей, не доставляют особого дискомфорта и причиняют минимум болевых ощущений. При этом сам гематологический анализ позволяет максимально точно определить общее состояние организма, а также правильно поставить диагноз при подозрении на наличие патологии. Как известно, чем раньше окажется выявлено заболевание, тем проще будет его вылечить.
Видео
Источник
как берется общий анализ, расшифровка
Общий анализ крови – исследование, которое можно проводить сразу после рождения. Именно поэтому его так часто назначают грудничкам: это позволяет выявить нарушения и болезни на ранних стадиях. В медицинской практике подобную процедуру называют «клинический анализ крови». Таким образом обнаруживаются инфекции, а также подтверждаются подозрения на аллергию.
Подготовка
Чтобы результат оказался точным, необходимо соблюдать несложные правила. Особенных рекомендаций нет, но следует сдавать кровь рано утром, чтобы расшифровка была максимально точной. Однако сдавать кровь маленьким натощак затруднительно, поэтому между процедурой и приемом пищи должно пройти около 2 часов.
Показания
Клинический анализ крови проводится в нескольких ситуациях. Обычно процедуру делают по назначению врача. Показания:
- жалобы у ребенка, которые не поддаются объяснению, долго не проходят;
- простые заболевания долго не проходят, состояние ухудшается;
- болезни переходят в осложнения;
- оценка степени тяжести уже заболевшего ребенка;
- обычная профилактика всех маленьких здоровых детей;
- хроническое течение определенных болезней у детей. В этом случае взятие крови происходит 2 раза в 12 месяцев;
- иногда берут анализ на аллергию.
Процедура
Обычно кровь у маленьких детей нужно сдать из пальца, реже – из вены. Для общего анализа нужно сдать капиллярную кровь. Поэтому забор делается из пальца руки, иногда даже из пятки.
Полученную кровь капают на стекло, добавляют краситель. Полученный мазок тщательно исследует лаборант.
Важная информация
Многих родителей волнуют правильные нормы крови в детском организме. Общий анализ исследует: эритроциты, лейкоциты, а также гемоглобин, лимфоциты, моноциты, прочие элементы. Также выясняют размеры клетки, форму и зрелость эритроцитов. Отвечают тромбоциты за свертываемость крови. Количество этих элементов определяется с помощью общего анализа. Биохимический анализ из вены помогает выявить триглицериды. Также кровь берут на аллергию.
Ниже представлена подробная расшифровка:
Эритроциты
Участвуют в большинстве процессов: доставляют кислород к органам из легких, убирают углекислый газ. Кровяные красные тельца получают такой оттенок из-за того, что в состав входит гемоглобин. Нормы зависят только от возраста. Сразу после рождения, на 1-й и 3-й день нормы должны быть следующими: эритроциты – 4.0 до 6.6×10¹²/л.
На 4-й,5-й,6-й,7-й дни нормы (эритроциты) – 4.0 до 6.6×10¹²/л. Эритроциты на 2- неделе – 3.6 до 6.2×10¹²/л. Если нормы понижены, у ребенка может развиться анемия. Возникает она в результате разных причин, но в итоге ослабляет организм, поскольку органы слабее снабжаются кровью.
Если эритроциты понижены, следует обратиться к доктору, чтобы предотвратить опасные состояния и заболевания.
У маленьких детей нормы таких клеток, как эритроциты, редко бывают повышены. Обычно это ненормальные состояния, которые носят название «эритремия». Нормы в крови эритроцитов могут быть высокие при пороке сердца, заболеваниях крови, обезвоживании всего организма.
Родителям необходимо знать и про rdw. Это показатель разнородности по объему всех эритроцитов. Забор крови на rdw помогает определить разницу между маленькими и большими клетками. Как только в крови появились разные по объему клетки, начинается анизоцитоз. Так бывает с возрастом, но иногда явление возникает из-за анемии или злокачественной опухоли. Чтобы это исключить, врачи рекомендуют сделать забор крови, чтобы провести анализ на rdw.
Обычно кровь у детей на rdw берут, когда идет назначение общего анализа. Если есть подозрения на болезни или анемию, могут предложить взятие крови из вены и тогда же сделать анализ на rdw. Обычно анализ крови из вены на rdw помогает определить тип анемии, а также ее диагностировать.
Делают забор крови на rdw натощак, анализ берется из вены. Норма rdw для детей до полугода – 14,9–18,7%, для ребенка старше года норма rdw составляет 11,6–14,8%. Если показатели rdw из вены высокие или низкие, нужно провести обследование.
Тромбоциты
Представляют собой кровяные пластинки. Долго они не живут, существуют в течение 2–10 дней, затем разрушаются в органах, обычно в печени, селезенке. Тромбоциты выполняют важную функцию: образовывают сгусток и закрывают фрагменты повреждений в сосудах, препятствуя попаданию инфекций. Тромбоциты останавливают кровотечение, восстанавливают поврежденные ткани.
Показатели нормы в крови таких веществ, как тромбоциты:
- в возрасте до года тромбоциты – 150–350*109/л;
- у детей старше года – 180–320*109/л;
- у новорожденных детей – 100–420*109/л.
Если нормы повышены, у ребенка развивается тромбоцитоз. Обычно возникает при серьезных операциях, анемии, неожиданных кровотечениях, воспалении легких, злокачественных образованиях, переломах костей.
Есть и другая причина, благодаря которой высокие тромбоциты в крови. У ребенка могут слабо развиваться клетки головного мозга.
Если нормы понижены, это демонстрирует тромбоцитопению. Означает имеющуюся аллергию на препараты. Иногда сниженные нормы – следствие инфекционных болезней. На это может влиять и взятие, переливание крови, в которой тромбоциты содержатся в маленьком количестве.
Лимфоциты
Важные вещества – лимфоциты отвечают за иммунную систему всего организма. Это одни из главных клеток. Это значит, что лимфоциты способы вырабатывать защитные тела, которые оберегают организм от вредных бактерий и агрессивной окружающей среды.
Нормы таких клеток, как лимфоциты, в возрасте у детей до года – 50. В 4 года нормы не изменяются. Лимфоциты также остаются в норме 50.
Иногда лимфоциты могут быть высокие. Причины того, что нормы изменились:
- инфекции;
- лекарства, которые вызвали гиперчувствительность и аллергию;
- заболевания эндокринной системы, бронхиальная астма, прочие болезни;
- периоды восстановления после болезней, операций;
- голодание, сильная анемия.
Лимфоциты понижены, если:
- у ребенка грипп, воспалительные процессы;
- ожоги, травмы;
- были проведены серьезные операции;
- иммунодефицит;
- гнойнички, воспаления.
Лимфоциты – важные вещества в организме грудничков, поэтому нужно следить, чтобы они были в норме. Иначе организм ребенка не сможет сопротивляться болезням, инфекциям, от которых лимфоциты как раз и защищают.
Моноциты
Представляют собой участки белой крови большого размера. Моноциты выполняют важную функцию: уничтожают плохие микробы. Показатели, которые должны содержать моноциты:
- у детей от года до 12 лет нормы – 2–11%;
- с 12 до 18 лет нормы должны быть 3–12%.
Если моноциты повышены, это свидетельствует о серьезной инфекции. Вот почему так важен общий анализ крови, если у детей обнаружилась болезнь. Сифилис, малярия, туберкулез – повышенные моноциты вполне могут свидетельствовать об этих серьезных заболеваниях. Потребуется расшифровка.
Если моноциты в крови повышены, родителям следует насторожиться: у ребенка может оказаться серьезная инфекция в неокрепшем организме. Моноциты могут свидетельствовать и об имеющихся злокачественных опухолях. Моноциты могут быть и снижены. Нормы понижены, если у детей лейкоз.
Биохимический анализ
У грудных детей берут обычно кровь не только на общий анализ, но и на биохимию – из вены. Для ребенка это особенно важно, поскольку некоторые элементы, например, триглицериды, могут свидетельствовать о синдроме Дауна. Поэтому важно делать периодически забор крови из вены у ребенка и исследовать показатели.
Немного подробнее о таких веществах, как триглицериды. Это жировой резерв человека, они накапливают энергию. Скапливаются триглицериды в специальных клетках – адипоцитах. Триглицериды в организм поступают с питанием.
Триглицериды составляют группу липидов, являются источниками энергии. Производятся они в кишечнике и почках. Триглицериды помогают определить патологии в организме, особенно у детей. Нормы у детей до года – 0,34–1,5 ммоль/литр. Эти показатели и расшифровка – примерные, следует уточнить нормы у своего врача перед тем как сдавать кровь из вены.
Если триглицериды в детском организме повышены, это может означать, что:
- ребенок набрал вес;
- нарушен липидный обмен. Это может произойти и при рождении;
- неправильная работа щитовидной железы;
- синдром Дауна.
Если триглицериды у ребенка в крови повышены, следует обратиться к врачу, который назначит, возможно, более подробную диагностику. Если триглицериды повысились из-за лишнего веса, необходима диета, а также рыбий жир. Малышу потребуется серьезная физическая нагрузка.
Еще один важный элемент – билирубин. Это желчный пигмент. Когда малыш рождается, нормы такого вещества, как билирубин, еще повышены, поскольку у детей к этому времени еще не успевает сформироваться желчевыводящая система.
Если обмен веществ нарушается, билирубин накапливается, что приводит к появлению желтухи. Повышенный билирубин у новорожденного – явление нормальное, беспокоиться из-за этого точно не стоит.
Расшифровка:
- у новорожденных билирубин в крови составляет 2,4–20, 5 мкмоль/л;
- после месяца билирубин должен быть от 3,4 до 20, 5 мкмоль/л;
- у детей старше года билирубин – 3,4 до 17,1 мкмоль/л.
Билирубин в крови обычно бывает превышен по следующим причинам:
- повреждения печени. Из-за этого она не может перерабатывать поступающий билирубин;
- проблемы и нарушения желчевыводящих протоков. Из-за этого билирубин не может выводиться из организма полноценно;
- у детей нарушена печеночная секреция.
В случае нарушений билирубин накапливается в немалых количествах, что приводит к изменению цвета кожи. Она приобретает желтый цвет, а у ребенка развивается желтуха.
Источник