Грудная клетка ребенка 3 месяца
Содержание статьи
Деформации грудной клетки у детей
Деформации грудной клетки у детей — врожденное или рано приобретенное искривление грудины и сочленяющихся с ней ребер. Деформации грудной клетки у детей проявляются видимым косметическим дефектом, нарушениями со стороны деятельности дыхательной и сердечно-сосудистой систем (одышкой, частыми респираторными заболеваниями, быстрой утомляемостью). Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Общие сведения
Деформации грудной клетки у детей — патологическое изменение формы, объема, размеров грудной клетки, приводящее к уменьшению грудино-позвоночного расстояния и нарушению положения внутренних органов. Деформации грудной клетки встречаются у 14% населения; при этом у детей (преимущественно у мальчиков) врожденные аномалии диагностируются с частотой 0,6-2,3%. Деформации грудной клетки у детей представляют собой косметический дефект, могут вызывать функциональные проблемы со стороны дыхания и сердечной деятельности, причинять психологический дискомфорт ребенку. Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
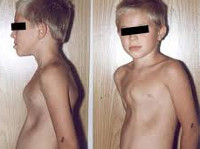
Деформации грудной клетки у детей
Причины деформаций грудной клетки у детей
По времени развития и воздействующим причинным факторам различают врожденные и приобретенные деформации грудной клетки у детей. Врожденные деформации могут быть обусловлены генетическими причинами или возникать в результате нарушения развития скелета (грудины, ребер, позвоночника, лопаток) во внутриутробном периоде.
Наследственные деформации грудной клетки в определенных семьях возникают у детей в 20-65% случаев. В настоящее время известно множество синдромов, одним из компонентов которых служат пороки грудино-реберного комплекса. Наиболее распространенным среди них является синдром Марфана, характеризующийся астеническим телосложением, арахнодактилией, воронкообразной и килевидной деформацией грудной клетки, расслаивающейся аневризмой аорты, подвывихом и вывихом хрусталиков, биохимическими изменениями обмена гликозаминогликанов и коллагена. В основе формирования наследственных деформаций грудной клетки у детей лежит дисплазия хрящевой и соединительной ткани, развивающаяся в результате различного рода ферментативных нарушений.
Причины возникновения ненаследственных (спорадических форм) пороков передней грудной стенки неизвестны. К этому могут приводить любые тератогенные факторы, действующие на развивающийся плод. Наиболее часто врожденные деформации грудной клетки у детей обусловлены неравномерным ростом грудины и реберных хрящей, патологией диафрагмы (короткие мышечные волокна могут втягивать грудину внутрь), патологией развития хрящей и соединительной ткани.
Приобретенные деформации грудной клетки у детей, как правило, развиваются в результате перенесенных заболеваний костно-мышечной системы — рахита, туберкулеза, сколиоза, системных заболеваний, опухолей ребер (хондром, остеом, экзостозов), остеомиелита ребер и др. В ряде случаев приобретенная деформация грудной клетки вызывается гнойно-воспалительными заболеваниями мягких тканей грудной стенки (флегмоной) и плевры (хронической эмпиемой), опухолями средостения (тератомой, нейрофиброматозом и т.д.), травмами и ожогами грудной клетки, эмфиземой легких. Кроме этого, деформации грудной клетки у детей может являться следствием неудовлетворительных результатов торакопластики, срединной стернотомии по поводу врожденных пороков сердца.
Классификация деформаций грудной клетки у детей
По виду деформации грудной клетки у детей могут быть симметричными и асимметричными (правосторонними, левосторонними). Среди врожденных деформаций грудной клетки у детей в педиатрии чаще встречаются воронкообразная грудь (pectus excavatum) и килевидная грудь (pectus carinatum). К редким врожденным деформациям грудной клетки (около 2%) относятся синдром Поланда, расщелина грудины и др.
Воронкообразная деформация грудной клетки у детей («грудь сапожника») составляет порядка 85-90% врожденных пороков развития грудной стенки. Ее характерным признаком служит различное по форме и глубине западение грудины и передних отделов ребер, сопровождающееся уменьшением объема грудной полости, смещением и ротацией сердца, искривлением позвоночника.
Выраженность воронкообразной деформации грудной клетки у детей может носить 3 степени:
- I — вдавление грудины до 2 см; сердце не смещено;
- II — вдавление грудины 2-4 см; смещение сердца менее 3 см;
- III — вдавление грудины более 4см; смещение сердца более 3 см.
Килевидная деформация грудной клетки («голубиная», «куриная» грудь) у детей встречается реже, чем воронкообразная; при этом 3 из 4-х случаев аномалии приходятся на мальчиков. При килевидной грудной клетке ребра присоединяются к грудине под прямым углом, «выталкивая» ее вперед, увеличивая передне-задний размер грудной клетки и придавая ей форму киля.
Степени килевидной деформации грудной клетки у детей включают:
- I — выпячивание грудины до 2 см над нормальной поверхностью грудной клетки;
- II — выпячивание грудины от 2-х до 4 см.;
- III — выпячивание грудины от 4-х до 6 см.
Приобретенная деформация грудной клетки у детей подразделяется на кифосколиотическую, эмфизематозную, ладьевидную и паралитическую.
Симптомы деформаций грудной клетки у детей
Клинические проявления воронкообразной деформации грудной клетки различаются в зависимости от возраста ребенка. У грудничков вдавление грудины обычно малозаметно, однако отмечается «парадокс вдоха» — грудина и ребра западают при вдохе, при крике и плаче ребенка. У детей младшего возраста воронка становится более заметной; отмечается склонность к частым респираторным инфекциям (трахеитам, бронхитам, рецидивирующим пневмониям), быстрая утомляемость в играх со сверстниками.
Своей наибольшей выраженности воронкообразная деформация грудной клетки достигает у детей школьного возраста. При осмотре определяется уплощенная грудная клетка с приподнятыми краями ребер, опущенные надплечья, выпяченный живот, грудной кифоз, боковые искривления позвоночника. «Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Килевидная деформация грудной клетки у детей обычно не сопровождается серьезными функциональными нарушениями, поэтому основным проявлением патологии служит косметический дефект — выпячивание грудины вперед. Степень деформации грудной клетки у детей может прогрессировать с возрастом. При изменении положения и формы сердца могут иметь место жалобы на быструю утомляемость, сердцебиение и одышку.
Дети-школьники с деформацией грудной клетки осознают свой физический недостаток, стараются скрыть его, что может привести к вторичным психическим наслоениям и потребовать помощи со стороны детского психолога.
Синдром Поланда или реберно-мышечный дефект включает комплекс пороков, среди которых отсутствие грудных мышц, брахидактилия, синдактилия, амастия или ателия, деформация ребер, отсутствие подмышечного оволосения, уменьшение подкожно-жирового слоя.
Расщелина грудины характеризуется ее частичным (в области рукоятки, тела, мечевидного отростка) или тотальным расщеплением; при этом перикард и покрывающая грудину кожа интактны.
Диагностика
Физикальное обследование ребенка педиатром позволяет выявить видимое изменение формы, размеров, симметричности грудной клетки; обнаружить функциональные шумы в сердце, тахикардию, хрипы в легких и т. д. Нередко при осмотре детей с деформацией грудной клетки выявляются различные дизэмбриогенетические стигмы: гипермобильность суставов, нистагм, готическое небо и др. Наличие объективных признаков деформации грудной клетки требует углубленного инструментального обследования детей под руководством торакального хирурга или детского травматолога-ортопеда.
Степень и характер деформации грудной клетки у детей определяется с помощью торакометрии, дающей представление о глубине и ширине грудной клетки, ее косых размерах, торакальном индексе, а также позволяющей проследить эти показатели в динамике. Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Для определения тяжести вторичных изменений со стороны сердечно-легочной системы проводится электрокардиография, ЭхоКГ, МРТ сердца, спирометрия, консультации детского пульмонолога и детского кардиолога.
Лечение деформаций грудной клетки у детей
Лечение килевидной деформации грудной клетки у детей начинают с консервативных мероприятий: проведения ЛФК, массажа, лечебного плавания, ношения специальных компрессионных систем и детских ортезов. Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.
При воронкообразной грудной клетки консервативные мероприятия показаны только при I степени деформации; при II и III степени необходимо хирургическое лечение. Оптимальным периодом для хирургической коррекции воронкообразной грудной клетки считается возраст детей от 12 до 15 лет. При этом фиксация корригированного положения переднего отдела грудной клетки может осуществляться с помощью наружных швов из металлических или синтетических нитей; металлических фиксаторов; костных ауто- или аллотрансплантатов, оставленных в грудной полости, или без их использования.
Специальные методики торакопластики предложены для хирургической коррекции расщелины грудины и реберно-мышечных дефектов.
Результаты реконструкции грудной клетки у детей при ее врожденной деформации хорошие в 80-95% случаев. Рецидивы отмечаются при неадекватной фиксации грудины, чаще у детей с диспластическими синдромами.
Источник
Грудная клетка ребенка
160 просмотров
4 июня 2019
Добрый день. Ребенку 3.5 месяца, на грудной клетке выпирают две небольшие косточки, фото попробую приложить. Меня это не смущало, нас осматривал много раз педиатр, хирург в месяц, ортопед в 3 месяца, никто не обращал на это внимание. Но сейчас проходим курс массажа, и массажист сказал, что это ненормально, больше ни у кого такого не видел и надо срочно показаться врачу. Подскажите, что это может быть? Опасно ли это, к какому врачу идти?
На сервисе СпросиВрача доступна бесплатная консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте. Приложите пожалуйста фото
Наталия, 4 июня 2019
Клиент
Педиатр
Здравствуйте, прикрепите пожалуйста фото сюда
Наталия, 4 июня 2019
Клиент
Акушер, Гинеколог, Детский гинеколог
Здравствуйте
Загрузите фото
Наталия, 4 июня 2019
Клиент
Педиатр
Это утолщение хряща в месте соединения ребер с грудиной
Педиатр
Это с рождения?
Ребенок получает витамин Д?
Наталия, 4 июня 2019
Клиент
Дарья, да, вроде так всегда было, аквадетрим даю по капле с 1 месяца
Педиатр
Здравствуйте! Возможен дефицит вит Д и кальция.
Педиатр
Это не опасно,ваша возрастная норма 2 капли Аквадетрим ежедневно
Наталия, 4 июня 2019
Клиент
Дарья, то есть с этим ничего специально делать не надо, должно само пройти?
Акушер, Гинеколог
Здравствуйте, это может быть из за не достатка витамина Д, вы не даёте например, аквадетрим?Гуляйте почаще на улице
Наталия, 4 июня 2019
Клиент
Наталья, даю аквадетрим по 1 капле
Акушер, Гинеколог, Детский гинеколог
Это место конечно доктор должен пальпировать( осмотреть) очно
Это утолщение хрящей
Ничего криминального по фото нет
Главное, что б педиатра все устраивало при осмотре
Педиатр
Принимайте аквадетрим по 2 капельки ежедневно, наблюдайте активно, если что то будет смущать обращайтесь к врачу очно.
Педиатр
С этими уплотнениями делать ничего не нужно,выполняйте рекомендации,указанные мной выше
Педиатр
Здравствуйте это не опасно и не такая уж редкость
Сдайте кровь на вит д кальций фосфор паратгормон
Педиатр
особенность строения. Не опасно. Никаких активных действий не нужно.
Профилактика рахита (витамин Д) как обычным детям.
Хирург
Екатерина, здравствуйте !
У ребёнка имеются самые начальные проявления воронкообразной деформации грудной клетки !
У подавляющего большинства детей эта патология так и не прогрессирует, люди про него забывают !
Только в единичных случаях эта деформация прогрессирует и это чаще происходит в подростковом возрасте !
Так что Вам сейчас ничего не грозит, и судя по незначительности степени выражения, не будет беспокоить и в будущем !
Во время очередного осмотра обратите внимание ортопеда на проблему , просто для того, чтобы взяли под контроль, наблюдали в динамике для исключения маловероятной возможности прогрессирования !
Повода для беспокойства нет !
Педиатр, Врач УЗД
Здравствуйте! Екатерина сделайте пожалуйста новое фото(если не сложно) в фокусе. Как загрузите, напишите.
Педиатр
Воронкообразная грудная клетка, особенность развития заложенная генетически. Профилактируется приемом витамина д ежедневно, непрерывно до 2 лет
Педиатр, Терапевт, Массажист
Деформации грудной клетки у родных ребенка нет? Есть понятие дисплазии соединительной ткани. Это разновидность нормального существования человека у которого соединительная ткань несколько более растяжима чем обычных людей. Таких людей 25 30% населения Земли. У них бывает подобные искривления грудной клетки сколиоз и плоскостопие и подобные им состоянии. Есть ли у ребенка состояние которые можно скорректировать вам ответит на этот вопрос о исследование крови на кальций фосфор и витамин Д
Педиатр, Кардиолог
Здравствуйте!Это утролщение хряща.Давайте аквадетрим по 2 капли желательно до обеда
Всего Вам хорошего.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Развитие ребенка в трехмесячном возрасте
Детский организм постоянно находится в состоянии изменений, как физических, так и психологических. Особенно быстро и заметно эти перемены проходят у грудничков, то есть малышей от первого месяца до первого года жизни. В этот период родители должны быть особенно внимательны к состоянию малыша и четко знать нормы анатомического и психомоторного развития, чтобы иметь возможность своевременно заметить какие-либо проблемы.
В данной статье мы поговорим о малышах в 3 месяца: что они должны уметь, какие рефлексы наоборот должны угаснуть, как правильно взаимодействовать с младенцем, какие проблемы со здоровьем могут возникать. Вы узнаете, нужно ли обращаться к остеопату, если ребенок полностью здоров, и с какими нарушениями развития данный врач поможет справиться.
Характерные особенности грудного возраста
Для возраста до года, но после периода новорожденности характерны свои особенности, которые также применимы для трехмесячных малышей:
— интенсивный темп роста;
— интенсивные функциональные и анатомические изменения всех органов и систем;
— близкий и частый контакт с матерью за счет грудного вскармливания;
— интенсивный обмен веществ для обеспечения высоких темпов роста, за счет чего увеличена потребность в энергии и, соответственно, потреблении питательных веществ (младенцу требуется в 3 раза больше энергии, чем среднестатистическому взрослому человеку);
— активное развитие и совершенствование работы нервной системы;
— постепенная утрата трансплацентарного (переданного от матери) иммунитета с достаточно медленным формированием собственной защиты (однако за счет отсутствия тесного контакта с другими детьми вероятность инфекционных болезней не повышается).

Скорость роста и темпы развития ребенка частично запрограммированы генетически. Однако роль факторов внешней среды исключать нельзя. Правильный уход за грудным малышом не только способствует снижению рисков формирования каких-либо проблем со здоровьем, но и сам по себе является важным фактором адекватного взросления ребенка.
Особенности организма трехмесячного ребенка
В 3 месяца у младенца происходят значительные изменения как на физическом, так и на психологическом уровне. Родители должны внимательно оценивать состояние ребенка, обеспечивать комплексный уход и своевременно отмечать какие-либо несоответствующие возрасту проблемы.
Физические нормы в 3 месяца
Для понимания правильности физических изменений у ребенка, нужно отслеживать следующие параметры: рост, вес, окружность головы и окружность груди. Для каждого малыша в три месяца эти показатели могут отличаться, но в среднем, согласно Всемирной организации здравоохранения, они должны соответствовать следующим нормам:
— рост: 57-62 см для девочек и 59-64 см для мальчиков;
— вес: 5,2-6,6 кг для девочек и 5,7-7,2 кг для мальчиков;
— окружность головы: 38-41 см для девочек и 39-42 см для мальчиков;
— окружность груди: 37-41 см для девочек и 39-42 см для мальчиков.
Для трехмесячных малышей нормально прибавление в весе на 700-800 грамм, в росте на три см в течение 4 недель. Окружности головы и груди увеличиваются на 1,5 см. Измерять антропометрические показатели нужно ежемесячно.
Небольшие отклонения от указанных параметров не обязательно означают наличие болезни, но при их обнаружении лучше посетить специалиста, чтобы удостовериться в нормальном и гармоничном росте ребенка. Как можно быстрее стоит проконсультироваться с врачом, если перечисленные показатели значительно отличаются от указанных норм.
Особенности развития нервной системы 3 месячного младенца
Нервная система особенно быстро развивается именно в первые 3 месяца жизни. К этому возрасту ребенок, при отсутствии каких-либо нарушений, умеет следующее:
— в положении лежа на животе поднимать и уверенно держать голову;
— пытаться перевернуться на живот;
— поворачивать голову в стороны;
— в положении лежа на животе опираться на руки и локти;
— четко фиксировать взгляд на окружающих предметах и людях;
— при удерживании в вертикальном положении хорошо опираться на ноги;
— мычать некоторые звуки, гулить с различными интонациями и звукосочетаниями;
— реагировать на звуки, поворачивать голову к их источнику;
— улыбаться.
Важное значение имеют безусловные рефлексы — автоматические движения, осуществляемые в ответ на действие определенных факторов внешней среды. У новорожденного ребенка рефлексов достаточно много, но почти все из них должны угасать к трем месяцам.
Чтобы оценить наличие или отсутствие определенных рефлексов у малыша, нужно знать их проявления и способы проверки. К 3 месяцам не должно быть следующих рефлексов:
— хоботковый рефлекс: ребенок вытягивает губы трубочкой при легком постукивании по ним;
— поисковый рефлекс: малыш тянется к источнику раздражения, если его пощекотать по щеке;
— рефлекс Бабкина: малыш открывает рот при захвате и надавливании на центральную часть ладони.
Сосательный рефлекс сохраняется, а также происходит активное развитие моторики. Дети пытаются схватить ручками подвешенные над кроваткой игрушки, ощупывают разные предметы.
Оценка мышечного тонуса малыша в три месяца
Для новорожденных характерно состояние физиологического гипертонуса сгибательных мышц, то есть руки и ноги малыша разгибаются тяжелее, чем сгибаются. К 3 месяцам тонус выравнивается. Проблемы с напряжением мышц в 3 месячном возрасте — достаточно распространенное явление, поэтому нужно знать критерии нормы.
Чтобы проверить мышечный тонус младенца в три месяца, нужно раздеть и положить его на живот на твердую поверхность. Критерии оценки:
— ребенок в 3 месяца несколько минут удерживает приподнятой голову и поворачивает ее из стороны в сторону;
— руки малыша опираются на предплечья;
— грудная клетка слегка приподнята над поверхностью, а живот и таз плотно прижаты к ней;
— бедра ребенка слегка разведены, а голени приподняты;
— при мысленном проведении линии от затылка до нижней ягодичной складки должна получаться прямая (при наличии нарушений эта линия скашивается в сторону);
— при сгибании и разгибании ног ягодичные и подколенные складки должны быть симметричными, при этом сами движения производятся свободно, а таз не отрывается от поверхности.
В положении малыша на спине голова должна лежать на центральной линии и без затруднений поворачиваться в разные стороны. Руки ребенок держит свободно, постоянно играется ими, тянет в рот. Правая и левая стороны туловища должны быть симметричны друг другу.
Особенности взаимодействия с малышом на третьем месяце жизни
Трехмесячный возраст — это своеобразный рубеж, начиная с которого младенец нуждается не только в правильной гигиене, своевременных кормлениях, прогулках, гимнастических мероприятиях. В этот период резко возрастает потребность в эмоциональном взаимодействии с окружающим миром.
Так как на третьем месяце формируются зрение и слух, активно развиваются положительные и отрицательные эмоции, родителям стоит больше уделять времени для общения. Разговаривайте с детьми, рассказывайте им стишки, напевайте песенки, включайте музыку. Улыбайтесь им и не забывайте про важность тактильного контакта.
Важное значение для развития нервной системы 3 месячных младенцев имеют игрушки. Они должны быть разнообразными по форме и разноцветными, а также желательно быть сделанными из разных материалов. Таким образом у малыша развиваются осязательные, зрительные ощущения. Игрушки могут издавать разные звуки, только не очень громкие и резкие, чтобы ребенок не испугался. Также игрушки должны быть достаточно крупными, чтобы ребенок их не проглотил или не засунул в нос или уши.
Сейчас есть множество специальных игрушек, мячиков и других приспособлений для развития моторики у трехмесячных малышей. Нужно понимать, что в этот период дети часто ломают попадающие им в руки предметы, но это абсолютно нормально. Любые действия руками в этом возрасте позволяют детям активнее улучшать двигательные навыки и познавать мир.
Нужно помнить, что в этом возрасте ребенок уже может случайно перевернуться с живота. Поэтому его нельзя оставлять на высоких поверхностях, с которых можно скатиться и упасть. Например, на краю дивана.
Проведение массажа и гимнастики
Дети более подвержены влиянию извне, чем взрослые. Они гораздо пластичнее и восприимчивее к массажу и гимнастическим упражнениям. Проведение подобных мероприятий необходимо не только в процессе лечения каких-либо отклонений от нормы, но и для достижения гармоничного и полноценного взросления малыша.

Детский массаж представляет собой комплекс мероприятий для профилактики и коррекции возможных нарушений опорно-двигательной и нервной систем. Он также оказывает общеукрепляющее действие на организм.
Положительные свойства массажа:
— способствует нормализации деятельности всех органов и систем;
— улучшение питания тканей и, соответственно, роста костей, мышц;
— улучшение состояния кожи, повышение ее упругости и эластичности;
— положительное воздействие на кору головного мозга: формирование положительных эмоций, становление двигательных навыков.
Массаж часто сочетают с гимнастическими упражнениями, причем делать комплекс рекомендуется не только при наличии патологий, но и всем здоровым детям. Данные мероприятия можно делать самостоятельно, но первый раз лучше сходить с малышом к специалисту. Он покажет, какие движения во время массажа будут полезными на третьем месяце и какие гимнастические упражнения стоит проводить. Наиболее важно, что врач научит родителей, как правильно делать массаж и гимнастику, чтобы не навредить малышу.
В некоторых случаях, если у младенца наблюдаются отклонения от нормы в развитии, массаж и гимнастические упражнения должен проводить исключительно медицинский сотрудник. Именно поэтому малыша предварительно стоит показать доктору.
Противопоказания к массажу
Любое оздоровительное и профилактическое мероприятие имеет ряд ограничений, при которых его проведение может не только не улучшить состояние, но и навредить человеку. Детский массаж и гимнастические упражнения не являются исключениями.
Их выполнение противопоказано при наличии у малыша следующих болезней:
— повышение температуры вне зависимости от причины;
— тяжелая форма гипотрофии;
— воспалительные процессы кожи и подкожно-жировой клетчатки, мышц, костей, лимфатических узлов;
— болезни, при которых развивается повышенная хрупкость костной ткани;
— острый период рахита;
— острые артриты вне зависимости от происхождения;
— туберкулез костей и/или суставов;
— врожденные пороки сердца с выраженным влиянием на общее состояние малыша;
— различные формы геморрагического диатеза;
— наличие грыж у ребенка, особенно с риском их ущемления.
Распространенные патологии в трехмесячном возрасте
У грудных младенцев большая часть заболеваний связаны либо с наследственными факторами, либо с врожденными аномалиями, либо с неправильным уходом и питанием. Чаще всего у малышей в 3 месячном возрасте отмечаются следующие проблемы:
— нарушение мышечного тонуса (чаще сохранение гипертонуса);
— задержка физического или нервно-психического развития;
— дистрофия (дефицит массы или переизбыток);
— анемия;
— различные виды диатезов;
— повышенная раздражительность и гипервозбудимость;
— сбой режима сна и бодрствования;
— затруднение при глотании;
— обильное срыгивание и/или рвота после еды;
— запрокинутая или развернутая в одну сторону голова;
— спазмы мышц, судорожные состояния.
Предотвратить перечисленные состояния гораздо проще, чем заниматься их лечением. Поэтому еще с периода новорожденности, даже если беременность проходила хорошо, а при родах не было никаких проблем и ребенок полностью здоров, лучше показывать малыша специалистам остеопатической клиники.
Детская остеопатия
Остеопатические мероприятия в раннем детском возрасте проводятся не только с целью лечения заболеваний, но и для профилактики их возникновения. Младенцы в 3 месячном возрасте хорошо поддаются остеопатическому влиянию, так как их организм еще не полностью сформирован. Поэтому посетить врача такого профиля не будет лишним, даже если здоровье малыша полностью соответствует норме.

Основные преимущества обращения в остеопатическую клинику:
— Врачи остеопаты воспринимают организм малыша как единую систему и комплексно воздействуют на него.
— Остеопатия применяется без использования медицинских препаратов и хирургических вмешательств, поэтому может проводиться даже таким маленьким детям.
— Врачи клиники борются не с симптомами или даже механизмами формирования болезни, а выявляют точную ее причину. Это позволяет во многих случаях добиваться полного восстановления здоровья и исключить разнообразные осложнения.
— Детская остеопатия позволяет эффективно предотвратить появление каких-либо проблем со здоровьем малыша даже при наличии факторов риска. Оптимально будет показать младенца специалисту еще в период новорожденности, чтобы тот сразу оценил состояние организма, выявил или исключил всевозможные предрасполагающие факторы, дал рекомендации и при необходимости назначил процедуры.
— Остеопатия полностью безопасна для младенцев. Все детские специалисты являются полноценными врачами с высшим медицинским образованием, прошедшими дополнительное обучение в специализированной остеопатической школе.
Остеопатическое лечение не является панацеей от всех болезней. Детские остеопаты внимательно оценивают каждую ситуацию, определяя показания и противопоказания для использования специфических методик. Наиболее эффективным считается комплексный подход. Для достижения лучшего результата остеопатические методики могут комбинироваться с ЛФК, массажем, гимнастическими упражнениями и приемом препаратов при необходимости.
Остеопатический прием в клинике «Качество жизни»
Маленькие дети — особая группа пациентов, к которым нужен аккуратный подход, чтобы прием прошел удачно.
В клинике «Качество жизни» работают опытные детские специалисты остеопатического профиля, ЛФК и смежных направлений, которые обеспечивают комфорт не только родителям, но и самим маленьким пациентам. Все диагностические и лечебные манипуляции проводятся осторожно, максимально безболезненно. Чтобы оградить малыша от отрицательных эмоций, особенно при его повышенной возбудимости и плаксивости, специалисты соглашаются на следующее:
— вести прием не в белом халате, а в цветной одежде, которая отвлекает и не пугает малышей;
— не использовать укладывание младенца и отказаться от его полного раздевания;
— использовать отвлекающие факторы, в частности игрушки.
Врачи комплексно подходят к обследованию и лечению пациентов любого возраста. Специалисты проводят точную диагностику, направленную на выявление причины болезни или факторов риска ее возникновения. Только после полноценного обследования врач назначает комплекс лечебных или профилактических мероприятий.
Заключение
В трехмесячном возрасте отмечается ряд важных изменений. Младенцы продолжают стремительно расти и развиваться уже не только физически, но и эмоционально. Именно в этот период дети начинают улыбаться, могут сфокусировать взгляд на предметах, активно познают окружающий мир. Обеспечить полноценное взросление малышу могут родители с помощью правильного ухода и своевременного обращения к остеопату для профилактики и лечения возможных нарушений.
Источник